お知らせ
感染症情報
研究・検査・病原体管理
サーベイランス
刊行・マニュアル・基準
- 詳細
新型コロナウイルス感染症に罹患し、お亡くなりになった方々とご遺族の皆様に対し、深くお悔やみを申し上げます。
背景・目的
厚生労働省は、新型コロナウイルス(以下、SARS-CoV-2という。)感染による重症度等の知見を集積・監視するため、感染症の予防及び感染症の患者に対する医療に関する法律(平成10年法律第114号。)第15条に基づく積極的疫学調査の一環として、「新型コロナウイルス感染症の積極的疫学調査におけるゲノム解析及び変異株PCR検査について(要請)」(令和3年2月5日付け健感発0205第4号厚生労働省健康局結核感染症課長通知。令和4年2月10日一部改正。)及び「B.1.1.529系統(オミクロン株)の感染が確認された患者等に係る入退院及び濃厚接触者並びに公表等の取扱いについて」(令和3年11月30日付け厚生労働省新型コロナウイルス感染症対策推進本部事務連絡。令和4年2月2日一部改正。)において、自治体に対し、重症例及び死亡例についての報告やゲノム解析をこれまで依頼してきた。
2022年以降の感染拡大に伴い、小児の感染者数が増加し1)、小児の重症例、死亡例発生への懸念から、厚生労働省及び国立感染症研究所は、関係学会(日本小児科学会、日本集中治療医学会、日本救急医学会)と協力して、SARS-CoV-2感染後の20歳未満の死亡例(以下、小児等の死亡例という。)について、急性期以降の死亡例も含め幅広く調査対象とし、積極的疫学調査を実施することとした。
本調査の第一報2)として、2022年9月14日に暫定的な報告を行った。本報告は、2022年1月1日から2022年9月30日までの小児等の死亡例についてまとめたものである。
方法
報告された小児等の死亡例のうち、下記2つのうちいずれかを満たす者を調査対象とした。自治体及び医療機関の協力のもと、国立感染症研究所職員及び実地疫学専門家養成コース研修員が、自治体による疫学調査等の資料収集、可能な限り現地に赴き実地においての医療機関での診療録の閲覧、及び医師への聞き取り等の調査(以下、「実地疫学調査」という。)を実施した。調査員は、2または3名体制とし、うち1名は必ず小児科の経験を有する医師とした。
調査対象とした者:
①発症日(あるいは入院日)及び死亡日が2022年1月1日から9月30日までのSARS-CoV-2感染後の20歳未満の急性期の死亡例
②発症日(あるいは入院日)及び死亡日が2022年1月1日から9月30日までのSARS-CoV-2感染後の20歳未満の急性期以後に死亡した症例(死因を別原因とした症例。発症からの日数は問わない。)
実地疫学調査における主な調査項目:
年齢、性別、基礎疾患、新型コロナワクチン接種歴、発症日、診断日、死亡日、症状または所見、来院時検査所見、治療、死亡に至る経緯、等
結果
本調査における症例の概要、及び実地疫学調査の結果は、以下のとおりであった。症例の収集において、調査対象を上述の①または②を満たす者としたが、報告された症例について①と②を明確に分類することは困難であった。また、第二報作成にあたり、第一報の症例も併せて情報の見直しを行った。なお、下記の記述内容は個人が特定されないよう配慮した。
1. 症例の概要
症例は、計62例(年齢:0歳9例(15%)、1-4歳19例(31%)、5-11歳25例(40%)、12-19歳9例(15%)、性別:男性33例(53%)、女性29例(47%))であった(第一報にて報告した41例を含む)。2022年1月1日(疫学週2021年52週)~2022年9月30日(疫学週2022年39週)の発症日または診断日に基づく報告数を図に示した。症例は、2022年1月から継続的に発生し、疫学週2022年28週(7月11日~7月17日)から増加を認め、33週(8月15日~8月21日)が最も多かった。
なお、本調査にて報告された症例は62例であったが、新型コロナワクチン接種歴、臨床経過、死亡の種類(内因性死亡及び外因性死亡)、死亡に至る経緯等、判断にあたり詳細情報が必要な項目については、診療録や医師への聞き取り、疫学調査票等の情報を要するため、この62例のうち下記の実地疫学調査が実施できた57例のみを対象として結果を示した(参照:2.実地疫学調査の結果)。
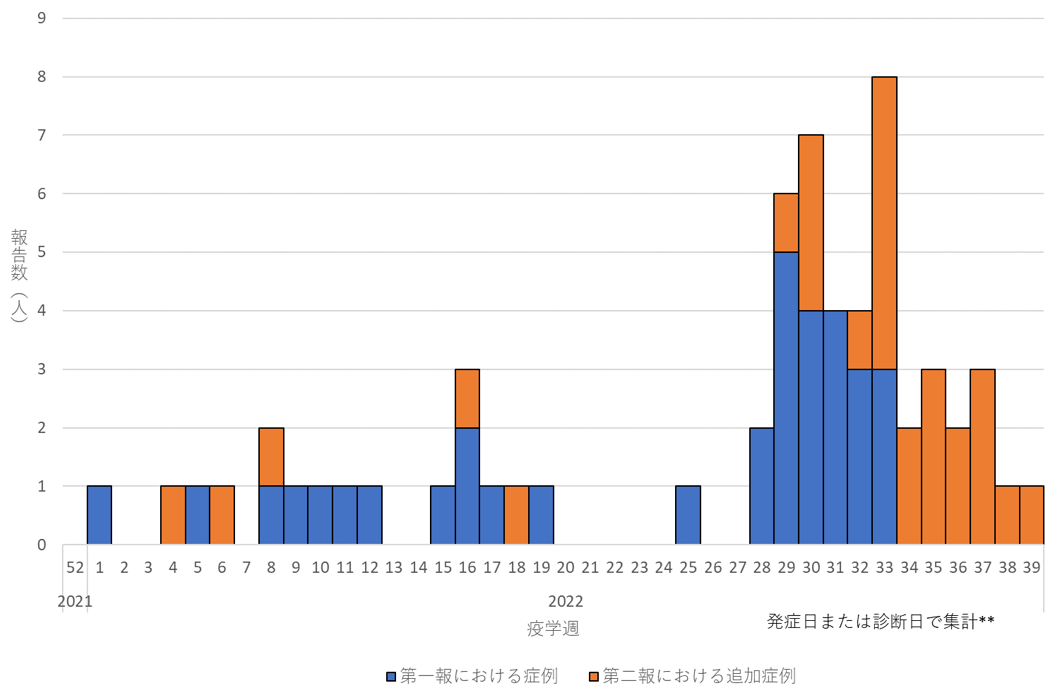
図. 新型コロナウイルス感染後の20歳未満の死亡例の報告数(n=61*; 2022年1月1日(疫学週2021年52週)~9月30日(疫学週2022年39週))
*新型コロナウイルス感染症の発症日及び診断日が不明の1例を除く
**新型コロナウイルス感染症の発症日が不明(n=8)の場合は新型コロナウイルス感染症の診断日とした
2. 実地疫学調査の結果
62例のうち実地疫学調査が実施できた症例は、57例(92%;内因性死亡と考えられた症例50例(88%)、外因性死亡と考えられた症例7例(12%))であった。以下、内因性死亡と考えられた症例及び外因性死亡と考えられた症例、それぞれについて述べる。
2-1.内因性死亡と考えられた50症例について(表1)
年齢・年代の内訳は、0歳8例(16%)(うち生後6か月未満3例)、1-4歳16例(32%)、5-11歳20例(40%)、12-19歳6例(12%)であった。性別は、男性24例(48%)、女性26例(52%)であった。0歳の症例における在胎週数は、8例のうち7例について得られ、早産(在胎37週未満)4例(57%)、正期産(在胎37週以上42週未満)3例(43%)であり、すべて30週以上であった。来院時の身長、体重が得られた35例において、低体重の者(18歳未満は標準体重から-2SD(標準偏差)を下回る者、18歳以上はBMI(Body Mass Index)が18.5未満の者)は10例(29%)であり、過体重の者(18歳未満は標準体重から+2SDを上回る者、18歳以上はBMIが25.0以上の者)はいなかった。推定感染経路は、家族内感染が23例(46%;同居の成人14例、同胞6例、同居の成人または同胞3例)であった。但し、不明が23例(46%)であった。新型コロナワクチン接種は、死亡時点で接種対象外年齢の者が24例(48%)、接種対象年齢の者が26例(52%)であり、接種対象年齢となる5歳以上の26例では、未接種が23例(88%)、2回接種が3例(12%)であった。2回接種を受けた3例は全例12歳以上であり、発症日は、最終接種日から最低3ヶ月を経過していた。また、医療機関到着までに認められた症状または所見は、発熱38例(76%)、悪心嘔吐23例(46%)、意識障害21例(42%)、痙攣18例(36%)、経口摂取不良11例(22%)、咳嗽11例(22%)、出血症状9例(18%)、呼吸困難8例(16%)、頭痛7例(14%)、咽頭痛7例(14%)の順に多かった(重複あり)。来院時心肺停止の症例は22例(44%)であった。また、50例のうち、外来にて死亡が確認された症例は20例(40%)、入院した症例は30例(60%)であった。
医療機関において疑われた死亡に至る主な経緯は、中枢神経系の異常19例(38%:急性脳症等)、循環器系の異常9例(18%:急性心筋炎、不整脈等)、呼吸器系の異常4例(8%:細菌性肺炎を含む肺炎等)、その他9例(18%:多臓器不全等)、原因不明9例(18%)であった。小児多系統炎症性症候群はなかった。急性脳症等の中枢神経系の異常、急性心筋炎や不整脈等の循環器系の異常によって急激な経過を辿った症例があった。発症日は、50例のうち48例について得られ、発症から心肺停止までの日数が、中央値2.0日(四分位範囲:1.0-5.0日、範囲:0-70日)、その内訳は0-2日が25例(52%)、3-6日が14例(29%)、7日以上が9例(19%)であり、発症から死亡までの日数が、中央値3.0日(四分位範囲:1.0-6.5日、範囲:0-74日)、内訳は0-2日が22例(46%)、3-6日が14例(29%)、7日以上が12例(25%)であった。入院した症例30例のうち、転院での来院例13例及び来院時心肺停止例3例を除いた14例の入院時の血液・凝固、生化学検査値を表2に示した。Dダイマーが高値である以外に、基準値の範囲から大きく外れたものは見られなかった。また、入院した症例30例における投与薬剤は、SARS-CoV-2に対する抗ウイルス薬13例(43%)、ステロイド16例(53%)、循環作動薬18例(60%)であった(重複あり)。輸血は13例(43%)、免疫グロブリン投与は4例(13%)に対して行われていた(重複あり)。入院中の治療は、人工呼吸器24例(80%)、体温管理療法5例(17%)、体外式膜型人工肺(ECMO)5例(17%)、透析3例(10%)、血漿交換1例(3%)であった(重複あり)。
1)基礎疾患の有無別について(表1)
基礎疾患は、50例のうち、あり21例(42%)、なし29例(58%)であった。基礎疾患ありの内訳は、中枢神経疾患7例(14%)、先天性心疾患5例(10%)、染色体異常5例(10%)等であった(重複あり)。基礎疾患の有無については、第二報より、明らかに全身状態に影響を及ぼす疾患のある者を基礎疾患ありに分類した。低体重の者は、基礎疾患ありでは7例(33%)、基礎疾患なしでは3例(10%)であった。また、医療機関到着までに認められた症状または所見について、呼吸困難は、基礎疾患ありが8例(38%)、基礎疾患なしが0例(0%)で、基礎疾患なしの症例には認められなかった。死亡に至る経緯は、基礎疾患なしでは、中枢神経系の異常が多く、呼吸器系の異常はなかった。発症日に関する情報が得られた48例について、発症から心肺停止までの日数は、基礎疾患ありでは中央値2.0日(四分位範囲:1.0-4.0日)、基礎疾患なしでは中央値3.0日(四分位範囲:1.0-7.0日)であり、発症から死亡までの日数は、基礎疾患ありでは中央値2.0日(四分位範囲:1.0-4.0日)、基礎疾患なしでは中央値4.0日(四分位範囲:1.0-12.0日)であった。なお、基礎疾患と死亡との関連については、本調査では検討していない。
表1.新型コロナウイルス感染後の20歳未満の死亡例の特性
(n=50 ; 内因性死亡と考えられた症例に限る)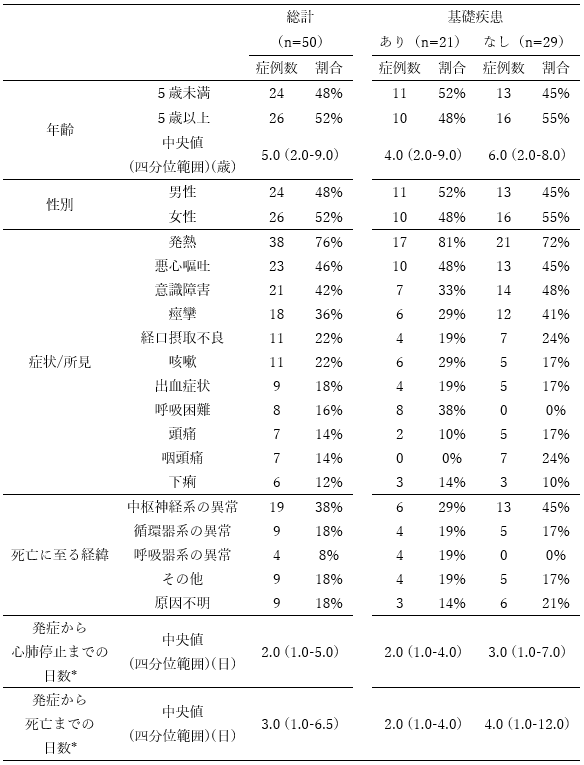
*発症から心肺停止までの日数、発症から死亡までの日数は、発症日に関する情報が得られた48例(基礎疾患あり19例、基礎疾患なし29例)
表2.入院時血液・凝固、生化学検査所見
(n=14 ; 内因性死亡の入院症例のうち、転院での来院例、来院時心肺停止例を除く)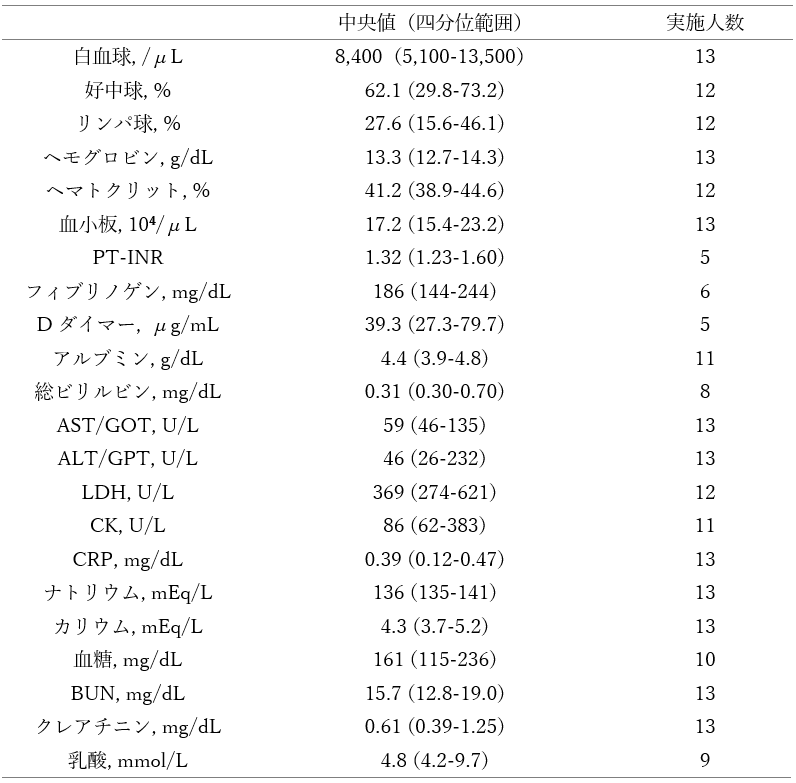
2)来院時に心肺停止していた症例について(表3)
内因性死亡と考えられた50例のうち、来院時心肺停止が22例(44%)に認められた。年齢の中央値は、3.0歳(四分位範囲: 1.0-9.0歳)であり、およそ9割が12歳未満であった。性別による偏りはなかった。来院時心肺停止の症例のうち、13例(59%)に基礎疾患がなかった。医療機関到着までに認められた症状または所見は、発熱14例(64%)、悪心嘔吐9例(41%)、咳嗽5例(23%)、痙攣4例(18%)、意識障害4例(18%)、出血症状4例(18%)、呼吸困難3例(14%)、全身倦怠感3例(14%)、経口摂取不良3例(14%)の順に多かった(重複あり)。また、発症日に関する情報が得られた20例について、発症から心肺停止までの日数の中央値1.0日(四分位範囲:0-3.0日)、発症から死亡までの日数の中央値1.0日(四分位範囲:0.5-3.5日)であった。全症例において、発症から1週間未満に心肺停止が発生していた。
表3.新型コロナウイルス感染後の20歳未満の死亡例のうち、来院時心肺停止例の特性 (n=22 ; 内因性死亡と考えられた症例に限る)
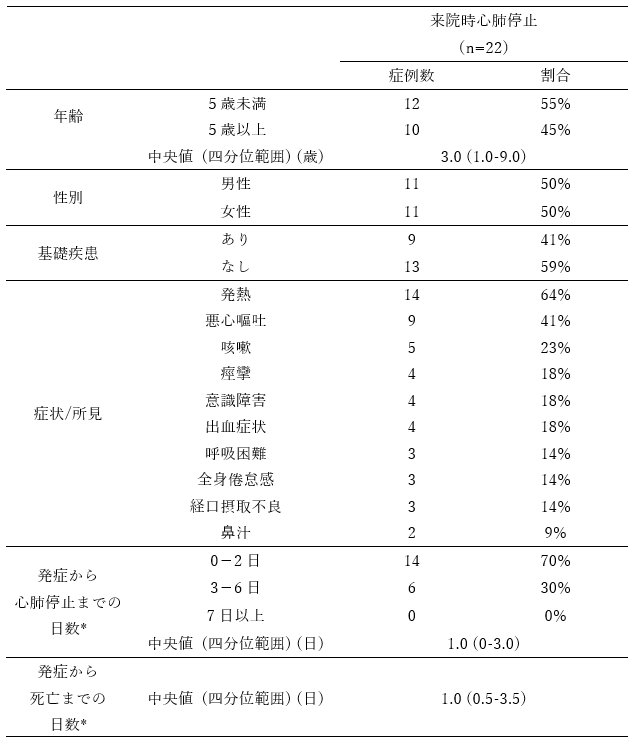
*発症から心肺停止までの日数、発症から死亡までの日数は、発症日に関する情報が得られた20例
3)医療機関において疑われた死亡に至る経緯について
① 中枢神経系の異常について(表4、表5)
内因性死亡と考えられた50例のうち、死亡に至る経緯が中枢神経系の異常であった症例は19例(38%)であった。年齢の中央値は8.0歳(四分位範囲: 3.0-10.0歳)で、性別による偏りは認められなかった。医療機関到着までに認められた症状または所見は、発熱16例(84%)、意識障害16例(84%)、痙攣14例(74%)、悪心嘔吐11例(58%)、頭痛7例(37%)であった。4例(21%)の症例に来院時心肺停止を認めた。外来にて死亡が確認された症例は3例(16%)、入院した症例は16例(84%)であった。
死亡に至る経緯が中枢神経系の異常であった症例において、頻度の高い症状は、発熱、意識障害、痙攣、悪心嘔吐であり、一般的な急性脳症に見られる臨床症状が多くを占めた。また、腹痛や下痢などの消化器症状を主訴として来院した症例も認められた。発症から心肺停止までの日数の内訳は、0-4日13例(68%)、5-9日0例(0%)、10日以上6例(32%)で、二峰性の分布を呈した。発症から心肺停止までの日数が0-4日の症例では、急激に進行する脳浮腫や脳ヘルニア等が認められた。発症から心肺停止までの日数が10日以上の症例も、ほとんどの症例が発症0-4日に神経学的予後不良な状態を呈していた。
入院した症例16例のうち、転院での来院例7例及び来院時心肺停止例1例を除く8例の入院時の血液・凝固、生化学検査値を表5に示した。Dダイマーが高値である以外に、基準値の範囲から大きく外れたものは見られなかった。入院した症例16例における投与薬剤は、SARS-CoV-2に対する抗ウイルス薬8例(50%)、ステロイド12例(75%)、循環作動薬12例(75%)であった(重複あり)。輸血は6例(38%)、免疫グロブリン投与は3例(19%)に対して行われていた(重複あり)。入院中の治療は、人工呼吸器15例(94%)、体温管理療法5例(31%)、ECMO2例(13%)、透析1例(6%)、血漿交換1例(6%)であった(重複あり)。
なお、中枢神経系の異常19例のうち、急性脳症と考えられる症例は14例(74%)であった。急性脳症のうち、臨床的に出血性ショック脳症症候群が疑われた症例が5例(36%)であり最も多かった。但し、分類不明が7例(50%)であった。
表4.新型コロナウイルス感染後の20歳未満の死亡例のうち、中枢神経系の異常により死亡に至った症例の特性 (n=19)
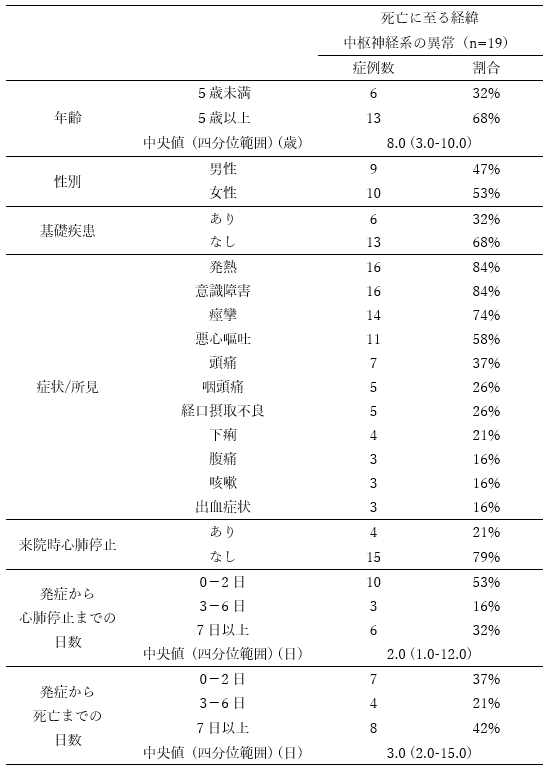
表5.入院時血液・凝固、生化学検査所見 (n=8; 死亡に至る経緯が中枢神経系の異常の入院症例のうち、転院での来院例、来院時心肺停止例を除く)
② 循環器系の異常について(表6)
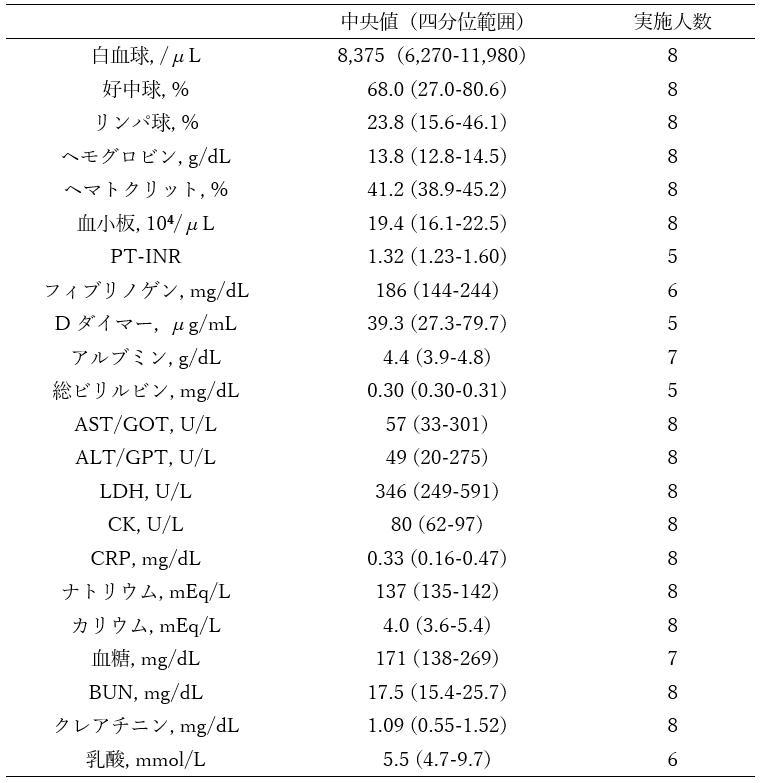
内因性死亡と考えられた50例のうち、死亡に至る経緯が循環器系の異常であった症例は9例(18%)であった。年齢の中央値は6.0歳(四分位範囲: 2.0-10.0歳)、女性が男性に比べて多かった。医療機関到着までに認められた症状または所見は、発熱7例(78%)、悪心嘔吐4例(44%)、経口摂取不良3例(33%)であった。6例(67%)の症例に来院時心肺停止を認めた。外来にて死亡が確認された症例は5例(56%)、入院した症例は4例(44%)であった。死亡に至る経緯が循環器系の異常であった症例において、頻度の高い症状は、発熱、悪心嘔吐、経口摂取不良であり、急性心筋炎に見られる臨床症状が多くを占めた。
発症から心肺停止及び死亡までの日数は、全症例が1週間未満であり、急激な循環動態の悪化が認められた。
入院した症例4例のうち過半数が、転院での来院または来院時心肺停止の症例であったため入院時の血液検査所見を示すことは出来なかった。入院した症例4例における投与薬剤は、SARS-CoV-2に対する抗ウイルス薬1例(25%)、ステロイド1例(25%)、循環作動薬2例(50%)であった(重複あり)。輸血は3例(75%)に対して行われていた。入院中の治療は、人工呼吸器3例(75%)、ECMO2例(50%)、透析1例(25%)であった(重複あり)。
なお、循環器系の異常9例のうち、急性心筋炎と考えられる症例は8例(89%)であった。
表6.新型コロナウイルス感染後の20歳未満の死亡例のうち、循環器系の異常により死亡に至った症例の特性 (n=9)
2-2.外因性死亡と考えられた7症例について
年代の内訳は、5歳未満2例(28%)、5歳以上5例(72%)であった。多くが不慮の事故であったが、交通事故、火災、中毒、自然災害によるものは含まれていない。外因の発生直前に意識障害が疑われるものがあった。
考察
発症日(あるいは入院日)及び死亡日が2022年1月1日から2022年9月30日までの小児等の死亡例、62例について報告を行った。症例数は、7月中旬から増加し、8月中旬が最も多かった。
今回の実地疫学調査で内因性死亡と考えられた小児等の死亡例50例のうち、基礎疾患のない小児等の死亡例が29例(58%)であり、SARS-CoV-2感染後は、基礎疾患のある者はもちろん、基礎疾患のない者においても、症状の経過を注意深く観察することが必要であると考えられた。新型コロナワクチンは、接種対象年齢であった26例のうち、23例(88%)の死亡例では未接種であった。
症状は、日本小児科学会による国内小児におけるCOVID-19レジストリ調査3)と比較して、第一報2)と同様、呼吸器症状以外の症状のうち、悪心嘔吐(46%)、意識障害(42%)、痙攣(36%)、経口摂取不良(22%)の割合が高かった。日本集中治療医学会及び小児集中治療委員会による新型コロナウイルス関連小児重症・中等症例発生状況速報4)の入院理由では、けいれん、肺炎、急性脳症の順に多く、呼吸器系以外の診断が約7割を占めていた。これらのことから、小児においては、痙攣、意識障害などの神経症状や、嘔吐、経口摂取不良等の呼吸器症状以外の全身症状の出現にも注意を払う必要があると考えられた。
死亡に至る経緯は、中枢神経系の異常と循環器系の異常が多く、臨床的に急性脳症、急性心筋炎等の診断がされているものが多かった。中枢神経系の異常では急激に進行する脳浮腫や脳ヘルニア等、循環器系の異常では急激な循環動態の悪化等、ともに、急激な全身状態の悪化がみられた。
内因性死亡と考えられた小児等の死亡例50例においても、症状の増悪は非常に速く、発症から心肺停止までの日数、発症から死亡までの日数が1週間未満の症例がそれぞれ81%、75%を占めた。また、来院時心肺停止が認められた22例(44%)に関して、その全例の心肺停止の発生は、発症から1週間未満であった。特に発症後1週間は症状の急激な変化に留意することが重要であると考えられた。
調査に関する制限
本調査では、SARS-CoV-2感染と死亡との因果関係や、基礎疾患と死亡との関連について検討していない点、医療機関により診断、検査、治療などが必ずしも同一ではない点については考慮していないことに留意する必要がある。
本調査における協力学会:日本小児科学会、日本集中治療医学会、日本救急医学会
謝辞:本調査にご協力いただきました関係者の皆様に心より御礼申し上げます。
参考資料:
1.厚生労働省 データからわかる-新型コロナウイルス感染症情報
https://covid19.mhlw.go.jp/ (閲覧日:2022年8月19日)
2.新型コロナウイルス感染後の20歳未満の死亡例に関する積極的疫学調査(第一報):2022年8月31日現在
https://www.niid.go.jp/niid/ja/2019-ncov/2559-cfeir/11480-20-2022-8-31.html
3.小児科学会 予防接種・感染症対策委員会「データベースを用いた国内発症小児 Coronavirus Disease 2019 (COVID-19) 症例の臨床経過に関する検討」の中間報告: 第 3 報、2022年3月28日
http://www.jpeds.or.jp/uploads/files/20220328_tyukan_hokoku3.pdf
4.日本集中治療医学会 小児集中治療委員会「新型コロナウイルス関連⼩児重症・中等症例の発⽣状況速報」:中間集計結果(2022年12月1日版)
https://www.jsicm.org/news/upload/221201JSICM_jscts.pdf
一部訂正:(2023/1/13)「②循環器系の異常について」輸血の割合を訂正しました。
- 詳細
掲載日:2022年9月14日
一部追加:2022年9月15日
国立感染症研究所実地疫学研究センター
同 感染症疫学センター
新型コロナウイルス感染症に罹患し、お亡くなりになった方々とご遺族の皆様に対し、深くお悔やみを申し上げます。
背景・目的
厚生労働省は、新型コロナウイルス(以下、「SARS-CoV-2」という。)感染による重症度等の知見を集積・監視するため、感染症の予防及び感染症の患者に対する医療に関する法律(平成10年法律第114号。)第15条に基づく積極的疫学調査の一環として、「新型コロナウイルス感染症の積極的疫学調査におけるゲノム解析及び変異株PCR検査について(要請)」(令和3年2月5日付け健感発0205第4号厚生労働省健康局結核感染症課長通知。令和4年2月10日一部改正。)及び「B.1.1.529系統(オミクロン株)の感染が確認された患者等に係る入退院及び濃厚接触者並びに公表等の取扱いについて」(令和3年11月30日付け厚生労働省新型コロナウイルス感染症対策推進本部事務連絡。令和4年2月2日一部改正。)において、自治体に対し、重症例及び死亡例についての報告やゲノム解析をこれまで依頼してきた。
今般、感染拡大に伴い、小児の感染者数が増加し1)、小児の重症例、死亡例発生への懸念から、厚生労働省及び国立感染症研究所は、関係学会(日本小児科学会、日本集中治療医学会、日本救急医学会)と協力して、SARS-CoV-2感染後の20歳未満の死亡例(以下、小児等の死亡例という。)について、急性期以降の死亡例も含め幅広く調査対象とし、積極的疫学調査を実施することとした。
本報告は、2022年1月1日から2022年8月31日までに報告された小児等の死亡例に関する暫定的な報告である。
方法
報告された小児等の死亡例のうち、下記2つのうちいずれかを満たす者を調査対象とした。自治体及び医療機関の協力のもと、国立感染症研究所職員及び実地疫学専門家養成コース研修員が、自治体による疫学調査等の資料収集、可能な限り現地に赴き実地においての医療機関での診療録の閲覧、及び医師への聞き取り等の調査(以下、実地調査という。)を実施した。
調査対象とした者:
①発症日(あるいは入院日)が2022年1月1日以降のSARS-CoV-2感染後の20歳未満の急性期の死亡例
②発症日(あるいは入院日)が2022年1月1日以降のSARS-CoV-2感染後の20歳未満の急性期以後に死亡した症例(死因を別原因とした症例。発症からの日数は問わない。)
実地調査における主な調査項目:
年齢、性別、基礎疾患、新型コロナワクチン接種歴、発症日、死亡日、症状/所見、死亡に至る経緯等
結果(暫定)
本調査における2022年8月31日現在の症例の概要、及び実地調査の結果は、以下のとおりであった。症例の収集において、調査対象を上述の①または②を満たす者としたが、報告された症例について①と②を明確に分類することは困難であった。なお、下記の記述内容は個人が特定されないよう配慮した。
〇症例の概要
症例は、2022年8月31日時点で、計41例(年齢:0歳8例(20%)、1-4歳10例(24%)、5-11歳17例(41%)、12-19歳5例(12%)、不明1例(2%)、性別:男性23例(56%)、女性18例(44%)、基礎疾患:あり18例(44%)、なし17例(41%)、不明6例(15%))であった。2022年1月1日(疫学週2021年52週)以降の発症日に基づく報告数を図に示した。症例は、2022年1月から継続的に発生し、疫学週2022年28週(7月11日~7月17日)から増加した。
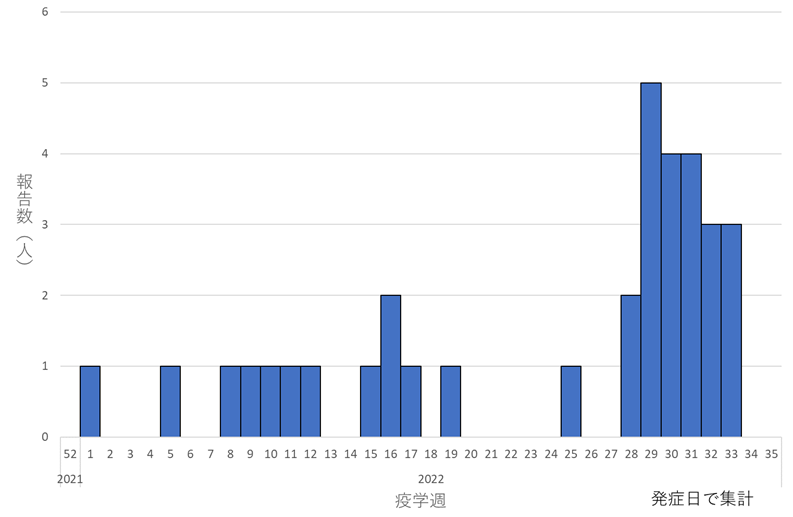
図.新型コロナウイルス感染後の20歳未満の死亡例の報告数(n=34*; 発症日または入院日が2022年1月1日(疫学週2021年52週)~8月31日(疫学週2022年35週))(2022年8月31日時点)**
*発症日不明の7例を除く
**直近の報告はグラフに反映されにくいため、解釈には注意が必要である。
〇実地調査の結果
41例のうち実地調査が実施できた症例は、2022年8月31日時点で32例であり、このうち、明らかな内因性死亡(外傷を除く疾病による死亡)と考えられたのは29例であった。以下、この29例について述べる(表)。
年齢・年代の内訳は、0歳8例(28%)、1-4歳6例(21%)、5-11歳12例(41%)、12-19歳3例(10%)であった。性別は、男性16例(55%)、女性13例(45%)であった。基礎疾患は、あり14例(48%)、なし15例(52%)であった。2022年8月31日時点での基礎疾患ありの内訳は、中枢神経疾患7例(50%)、先天性心疾患2例(14%)、染色体異常2例(14%)等であった(重複あり)。新型コロナワクチンは、29例のうち接種対象外年齢の者が14例(48%)、接種対象年齢の者が15例(52%)であり、接種対象年齢となる5歳以上の15例では、未接種が13例(87%)、2回接種が2例(13%)であった。接種を受けた2例はともに12歳以上であり、発症日は、最終接種日から最低3ヶ月を経過していた。また、医療機関到着時の症状/所見は、発熱23例(79%)、悪心嘔吐15例(52%)、意識障害13例(45%)、咳嗽9例(31%)、経口摂取不良9例(31%)、痙攣8例(28%)、呼吸困難7例(24%)の順に多かった。医療機関において疑われた死亡に至る主な経緯は、循環器系の異常7例(24%:心筋炎、不整脈等)、中枢神経系の異常7例(24%:急性脳症等)、呼吸器系の異常3例(10%:肺炎、細菌性肺炎等)、その他6例(21%:多臓器不全等)、原因不明6例(21%)であった。急性脳症等の中枢神経系の異常、心筋炎や不整脈等の循環器系の異常によって急激な経過を辿った症例があった。発症日は、29例のうち26例について得られ、発症から死亡までの日数が、中央値4日(範囲:0-74日)、内訳は0-2日が8例(31%)、3-6日が11例(42%)、7日以上が7例(27%)であった。
29例のうち基礎疾患があったと考えられた14例について、年齢・年代の内訳は、5歳未満8例(57%)(うち0歳4例)、5歳以上6例(43%)であった。性別は、男性9例(64%)、女性5例(36%)であった。医療機関到着時の症状/所見は、発熱11例(79%)、呼吸困難7例(50%)、悪心嘔吐6例(43%)、咳嗽5例(36%)、経口摂取不良4例(29%)、痙攣3例(21%)、意識障害3例(21%)であった。医療機関において疑われた死亡に至る主な経緯として、循環器系の異常3例(21%)、呼吸器系の異常3例(21%)、中枢神経系の異常2例(14%)、その他3例(21%)、原因不明3例(21%)であった。発症日は、14例のうち12例について得られ、発症から死亡までの日数は、中央値4日(範囲:1-74日)、内訳は0-2日が3例(25%)、3-6日が7例(58%)、7日以上が2例(17%)であった。
29例のうち基礎疾患がなかったと考えられた15例について、年齢・年代の内訳は、5歳未満6例(40%)(うち0歳4例)、5歳以上9例(60%)であった。性別は、男性7例(47%)、女性8例(53%)であった。医療機関到着時の症状/所見は、発熱12例(80%)、意識障害10例(67%)、悪心嘔吐9例(60%)、痙攣5例(33%)、経口摂取不良5例(33%)、咳嗽4例(27%)、呼吸困難0例(0%)であった。医療機関において疑われた死亡に至る主な経緯は、中枢神経系の異常5例(33%)、循環器系の異常4例(27%)、その他3例(20%)、原因不明3例(20%)であり、呼吸器系の異常はなかった。発症日は、15例のうち14例について得られ、発症から死亡までの日数は、中央値4.5日(範囲:0-15日)、内訳は0-2日が5例(36%)、3-6日が4例(29%)、7日以上が5例(36%)であった。
表. 新型コロナウイルス感染後の20歳未満の死亡例の特性
(n=29 ; 発症日または入院日が2022年1月1日から8月31日、明らかな内因性死亡に限る)(2022年8月31日時点)
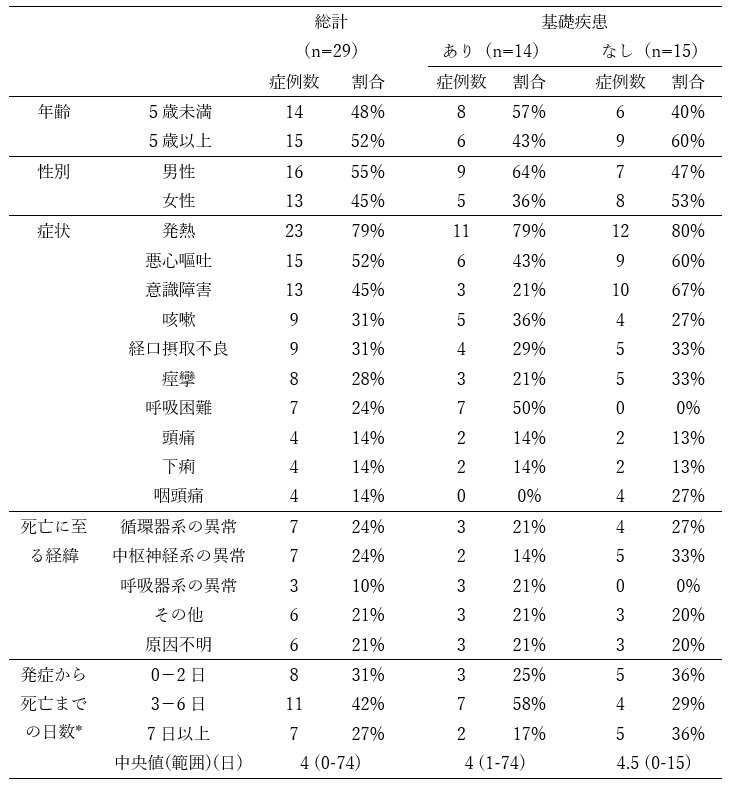
* 発症から死亡までの日数は発症日に関する情報が得られた26例(基礎疾患あり12例、基礎疾患なし14例)
考察
2022年8月31日時点における、2022年1月1日から2022年8月31日までに報告された小児等の死亡例、41例について暫定的な報告を行った。症例数は、7月中旬から増加していた。
今回の実地調査で内因性死亡が明らかとされた小児等の死亡例において、基礎疾患のなかった症例も死亡していることから、SARS-CoV-2感染後は、基礎疾患のある者はもちろん、基礎疾患のない者においても、症状の経過を注意深く観察することが必要であると考えられた。新型コロナワクチンは、接種対象でも多くの小児の死亡例では未接種であった。また、症状は、日本小児科学会による国内小児におけるCOVID-19レジストリ調査2)と比較して、呼吸器症状以外の症状のうち、悪心嘔吐(52%)、意識障害(45%)、経口摂取不良(31%)、痙攣(28%)の割合が高かった。新型コロナウイルス感染症における重症度分類は、主に呼吸器症状等により分類されているが3)、小児においては、痙攣、意識障害などの神経症状や、嘔吐、経口摂取不良等の呼吸器症状以外の全身症状の出現にも注意を払う必要があると考えられた。発症から死亡までの日数は、1週間未満が73%を占めており、特に発症後1週間の症状の経過観察が重要であると考えられた。
調査に関する制限と今後
本報告は、2022年8月31日時点での暫定的な報告であり、今後の調査の進捗にあわせて、情報の更新・修正がなされる可能性がある点、及び本調査では、SARS-CoV-2感染と死亡との因果関係を検討していない点に留意する必要がある。引き続き、自治体及び関係学会の協力のもと、本調査を継続していく予定である。
本調査における協力学会:日本小児科学会、日本集中治療医学会、日本救急医学会
謝辞:本調査にご協力いただきました関係者の皆様に心より御礼申し上げます。
参考資料:
1. 厚生労働省 データからわかる-新型コロナウイルス感染症情報
https://covid19.mhlw.go.jp/ (閲覧日:2022年8月19日)
2. 小児科学会 予防接種・感染症対策委員会「データベースを用いた国内発症小児 Coronavirus Disease 2019 (COVID-19) 症例の臨床経過に関する検討」の中間報告:第3報、2022年3月28日
http://www.jpeds.or.jp/uploads/files/20220328_tyukan_hokoku3.pdf
3. 新型コロナウイルス感染症診療の手引き・第8.0版
https://www.mhlw.go.jp/content/000967699.pdf
追加:(2022/9/15)参考資料1.の引用表記を追記しました。
- 詳細
国立感染症研究所実地疫学研究センター
掲載日:2022年1月13日
国立感染症研究所実地疫学研究センターでは、主に同センター内に設置されている実地疫学専門家養成コース(FETP)を中心に、自治体からの派遣要請あるいは厚生労働省からの依頼に基づき、厚生労働省クラスター対策班として、国内の新型コロナウイルス感染症(COVID-19)事例に対する自治体の実地疫学調査を支援し、現場のクラスター対策の実施及び疫学的知見を深めるための活動に従事してきた。
2021年11月より新たに世界中で拡大している新型コロナウイルスオミクロン株〔SARS-CoV-2変異株 B.1.1.529系統(以下、オミクロン株)〕については、国立感染症研究所はリスク評価を継続的に発出しており、海外における発生状況、ウイルス学的な性状、臨床像、疫学的所見等を詳細に分析し、国内に向けて情報発信を行ってきた。これらは主に各国関係機関からの公式情報や文献的な情報に基づいている。当センターでは、主に国内感染と考えられるオミクロン株事例に対する調査支援に従事しており、本稿発出時点まで約10程度の自治体内で活動を行ってきた。予備的・暫定的な情報であっても、実地疫学調査により得られた所見は公衆衛生対策を構築する上で重要な手がかりとなることから、自治体と共に実地疫学調査を担当する当センターとして、迅速性に重きを置いた情報発信を行うものである。
これらの情報は、現在も進行中の事例から得られていたり(結果が変わっていく可能性がある)、研究としてデザインされた状況下で得られた知見ではない(観察期間等が一定ではない、オミクロン株が確認されていないがオミクロン株感染症例と疫学的につながりがある症例を含む)などの制限が多数あることに注意が必要である。
潜伏期間
推定曝露日から14日以上経過した集団における感染例のみを解析対象とした場合の潜伏期間について、3つの自治体(うち情報の得られた単独の事例)からの情報を表1に示す。すなわち、比較可能な事例の情報についてまとめたところ、潜伏期間中央値の範囲は2-3日であった。国内でも海外からの報告と同様に、オミクロン株感染例では、従来株やデルタ株感染例と比較し潜伏期間が短縮している可能性が示唆された1, 2)。
表1.国内3自治体より得られたオミクロン株潜伏期間
| 自治体 | 対象感染者数 | 中央値(日)[範囲] |
| A | 12 | 3[1-4] |
| B | 18* | 3[2-5] |
| C | 5 | 2[1-2] |
*家族内感染を含む。ただし、家族内感染は二次感染初発例のみ
家庭内二次感染率(家庭内Secondary Attack Rate: SAR)
家庭内SARについては、家族かどうかに関わらず同居者の中での感染例発生割合を算出した。ここでindex case(感染源となったと推定される最初の感染例)は、家庭内症例で最も発症日が早い症例、または当該症例以前に感染性を有する無症状の感染例との疫学的なリンクがあり、家庭にウイルスを持ち込んだことが示唆される症例である。4つの自治体からの結果を表2に示す。オミクロン株の家庭内SARは、従来株、デルタ株と比較して高い可能性が示された3-6)。
表2.国内4事例より得られたオミクロン株家庭内二次感染率(SAR)
| 自治体 | 検査者数(x) | 感染者数(y) | SAR(y/x)(%) [95%信頼区間] | 観察期間中央値 (日)[範囲] |
| A | 17 | 6 | 35[13-58] | 全員14日間経過 |
| B | 66 | 21 | 31[20-47] | 全員14日間経過 |
| C | 24 | 11 | 45[14-76] | 全員14日間経過 |
| D | 18 | 8 | 44[25-66] | 6[3-10] |
主な制限としては、情報収集時点で同居者濃厚接触者の健康観察期間が終了していない症例を含んでいることから、感染例の発生について過小評価している可能性がある。一方で、家庭内での三次感染以上を含んでいる場合には過大評価されうる。また、ワクチン接種状況、感染対策実施状況を含む曝露状況を考慮した結果ではないことに注意する必要がある。
感染経路
オミクロン株感染で単一曝露など感染経路が確認された事例では、従来株、アルファ株、デルタ株同様、飛沫感染が疑われる感染が多かった。ただし、一部直接的または間接的な接触による感染の可能性や換気の悪い室内でのエアロゾル感染が否定できない感染(感染者用宿泊施設における従業員の感染(表3、事例9)、換気がある程度確保されていた医療機関外来の医療従事者の感染(同、事例10)、屋内作業を密な状況で長時間行った時の感染(同、事例8)、換気が悪い密な飲食店店舗内での感染(同、事例13)、など)が確認された。
感染経路を評価できた事例は少ないものの、エアロゾル感染が疑われた事例の頻度が明らかに増えているわけではなく、従来より認識されていたエアロゾル感染が起こりやすい状況(換気が悪い屋内、密、長時間)以外でのエアロゾル感染疑い事例も確認されていない。引き続き、感染経路を注意深く確認していく必要がある。
注)エアロゾル感染:2m以上離れた長距離間での感染、又は感染者の不織布マスク着用が自己申告と他覚的な確認で確認された状況での感染
表3.感染経路が推定されたオミクロン株新型コロナウイルス感染症の感染事例(13事例)
| 事例 | 感染 者数 | 感染 場所 | 推定感染経路 | 備考 |
| 1 | 10 | 会食 | 飛沫 | 自宅での親族との会食 |
| 2 | 13 | 会食 | 飛沫 | 飲食店での親族との会食 |
| 3 | 5 | 会食 | 飛沫 | 飲食店での親族との会食 |
| 4 | 5 | 会食 | 飛沫 | 飲食店での職場同僚との会食 |
| 5 | 6 | 会食 | 飛沫 | 飲食店での職場同僚との会食 |
| 6 | 6 | 会食 | 飛沫 | 飲食店での職場同僚との忘年会 |
| 7 | 7 | 会食 | 飛沫 | 自宅での友人との会食 |
| 8 | 16 | 職場 | 飛沫、ただし、 接触や一部のエアロゾル感染は否定できず | 職場の密な環境における食事や屋内作業 |
| 9 | 2 | 職場 | 接触、ただし、 一部のエアロゾル感染は否定できず | 感染者宿泊施設における従業員 |
| 10 | 1 | 職場 | 接触 | 医療機関外来 |
| 11 | 2 | 職場 | 飛沫 | 職場の同僚間 |
| 12 | 15 | 会食 | 飛沫 | 飲食店での友人との会食 |
| 13 | 16 | 会食 | 飛沫、ただし、 一部のエアロゾル感染は否定できず | 飲食店での友人との会食 |
参考文献
- Lauer SA, et al., Ann Intern Med 172: 577-582, 2020
- Grant R, et al., Lancet Reg Health Eur 2021, doi: 10.1016/j.lanepe.2021.100278
- IASR 41 (9) : 173-174, 2020
- IASR 42 (5) : 104-106, 2021
- Madewell ZJ, et al., JAMA Netw Open 3: e2031756, 2020
- Ng OT, et al., Lancet Reg Health West Pac 17: 100299, 2021
- 詳細
掲載日:2021年12月28日
【はじめに】
日本国内において行われているCOVID-19患者に対する積極的疫学調査(患者本人の情報、感染源調査、濃厚接触者の特定のための聞き取りなど)は、海外の国々のそれと比較し、詳細な聞き取りが特徴的です。そのため、日本に到着して間もない方や日本語の理解が不十分な方などには、調査の理解が得られず、その結果調査に時間を要する、協力を得られない、となってしまう事例の経験談をこれまで多くの自治体の方から伺いました。そこで、今回日本の積極的疫学調査についての説明を8か国語(英語、ベトナム語、タガログ語、ポルトガル語、フランス語、中国語、ミャンマー語、スペイン語)に翻訳いたしました。実地疫学調査の現場での日本語を話されない方との意思疎通や調査開始の一助になれば幸いです。なお、原文の日本語についても掲載しておりますのでその内容もご確認ください。
- 詳細
掲載日:2021年12月20日
【はじめに】
本教材は、自治体、特に保健所において勤務される方や、COVID-19に限らず地域において感染症が流行した際に支援に入られる方を対象に、短期間で実地疫学調査の概要やポイントなどのエッセンスを学んでいただくために作成されています。本教材は全部で5つのパートに分かれています。感染症の地域における拡大に対応するためには様々な対応をしなくてはいけませんが、保健所が実施している調査(積極的疫学調査)は間違いなく対応の1つの大きな柱となります。総論編では積極的疫学調査の全体像などについて説明しています。各論編①、②では実際に行う業務の内容や意義、疫学調査データマネジメントツールの活用編では業務において利用するエクセルなどのツールの使い方について説明しています。また各論編③では支援業務には直接関係ないかもしれませんが、仮説の検証など、通常行われる実地疫学調査の分析手法などについても触れています。また参考編ではこれまでのFETPが関わった実地疫学調査事例からの学びをご紹介しております。ご興味があればそちらもご覧ください。
緊急かつ迅速な対応が求められる支援を始めるにあたり、本教材がこれから行う業務の理解と実行において少しでもお役に立てれば幸いです。
総論編
各論編① 疫学調査の基本ステップ
各論編② 疫学調査の基本ステップ
各論編③ 疫学調査の基本ステップ
疫学調査データマネジメントツールの活用
視聴前に下記のエクセルファイルをダウンロードしてください。
疫学調査データマネジメントツール・サンプルデータファイル
参考編
- 詳細
オミクロン株に対する対応については下記の事務連絡が出ておりますので、ご参照ください。
新型コロナウイルス感染症の感染急拡大が確認された場合の対応について
(https://www.mhlw.go.jp/content/000881571.pdf)
![]() 新型コロナウイルス感染症患者に対する積極的疫学調査実施要領(2021年11月29日版)
新型コロナウイルス感染症患者に対する積極的疫学調査実施要領(2021年11月29日版)
![]() 調査票(案)(2021年11月29日更新)
調査票(案)(2021年11月29日更新)
【更新履歴】
| 2021年1月8日 | *1月8日に掲載したPDFファイルに誤りがありましたので、下記の通り訂正しました。 P5 下から2行目 |
| 2020年5月29日 | |
| 2020年4月27日 | 積極的疫学調査実施要領における濃厚接触者の定義変更等に関するQ&A |
| 2020年4月20日 | |