お知らせ
感染症情報
研究・検査・病原体管理
サーベイランス
刊行・マニュアル・基準
- 詳細
(IASR Vol. 34 p. 240: 2013年8月号)
イングランドでのMMR ワクチン含有疾患の発生状況が四半期ごとに報告されている。2013年1~3月までの発生状況は以下の通り。
麻疹:検査された検体2,222サンプルのうち確定例 673例(口腔液 383例、その他の検体 290例)。前年同時期の262例より倍以上増加。大多数(72%)は18歳までの小児で、麻疹を含むワクチンの接種歴があるのは10%。
流行性耳下腺炎: 948確定例(前年同時期は 478例)のうち、1985~1994年の間に生まれた若年成人が65%を占める。症例のうち約半数はMMR ワクチンの接種歴がある。
風疹:4例確定診断された。18~29歳の成人で、2例は妊娠期間中に診断された女性だった。
- 詳細
(IASR Vol. 34 p. 233: 2013年8月号)
熊本県において、2013年4~6月に、手足口病患者検体からコクサッキーウイルスA6型(CA6)が多数検出されたので、発生状況とエンテロウイルス検出状況を報告する。
患者発生状況:手足口病の患者数は2013年第17週(4/22~28)頃から増加傾向となり、第24週(6/10~16)には定点当たりの報告数が5.14で警報基準値(5.00以上)を超えた。第25週(6/17~23)にはさらに増加し8.06となった。
材料および方法:2013年4~6月に手足口病、ヘルパンギーナもしくは発疹症と診断され当所に搬入された患者の咽頭ぬぐい液等67検体(手足口病:22検体、ヘルパンギーナ:26検体、発疹症:19検体)を検査材料とした。エンテロウイルスの遺伝子検査は、VP4/VP2領域を標的としたsemi-nested PCR法1)により行った。エンテロウイルス陽性と判定された場合、VP1領域を標的としたnested PCR法2)およびダイレクトシークエンスで塩基配列を決定し、BLASTによる相同性検索で型別同定を行った。また、得られたCA6の塩基配列(274bp)を用いて、近隣結合法による系統樹解析を行った。
ウイルス分離は、4細胞(RD-A、VeroE6、HEp-2、MRC-5)を使用し、1代を2週間として2代目まで継代および観察を行った。分離できた株は、中和試験を行った。
結果および考察:検査した67検体のうち、38検体がエンテロウイルス陽性と判定され、そのうち33検体が型別された。型の内訳は、CA6が22検体(手足口病:17検体、ヘルパンギーナ:2検体、発疹症:3検体)、コクサッキーウイルスA8型(CA8)が8検体(ヘルパンギーナ:7検体、発疹症:1検体)、エコーウイルス18型(Echo18)が3検体(発疹症:3検体)であった(表)。CA6が検出された患者の年齢分布を見ると、0歳が4名、1歳が13名、2歳が1名、3歳が4名であった。CA6が検出された患者の中には、強い発疹や、水痘様との症状の記載があるものも見られ、最近報告されている水痘疑いからCA6が検出された例(IASR 34: 204, 2013参照)と類似していると考えられた。
ウイルス分離は、現在培養中のものもあるが、CA6と同定できた22検体のうち18検体からRD-A細胞によって分離できた。当所では、2011年のCA6流行時にはRD-18S細胞を使用しており、CA6は分離できていない。このことから、RD-A細胞はCA6の分離に非常に有用であると考えられる。
今回得られたCA6株と、これまで国内外で報告されている株の系統樹(図)を作成したところ、今回検出された株は、すべて2008年以降に国内外で検出されているCA6株と同じクラスターに分類された。また、今回検出された株の相同性は95%以上と高く、1株を除いた株でサブクラスター(2013-Kumamoto)を形成した。熊本県で検出された2011年のCA6株は、同年に他県で検出された株と同じサブクラスターに分類されていることから、2013-Kumamotoも同様に地理的な要因ではなく、時期的なものであると推定される。
2011年は全国的に手足口病の大流行が起こり、患者から多数のCA6が検出された。2013年もすでにCA6が流行の兆しを見せており、今後の動向に注意が必要である。
参考文献
1) Ishiko H, et al., J Infect Dis 185: 744-754, 2002
2) Nix WA, et al., J Clin Microbiol 44: 2698-2704, 2006
熊本県保健環境科学研究所 清田直子 原田誠也
しまだ小児科 島田 康
上野小児科医院 上野剛彦
- 詳細
福祉施設におけるヒトメタニューモウイルス集団感染事例―千葉市
(IASR Vol. 34 p. 234 -235: 2013年8月号)
2013年4月下旬~5月下旬にかけて千葉市内の福祉施設(入所者87名、職員37名)において、ヒトメタニューモウイルス(Human metapneumovirus: hMPV)を原因とする呼吸器感染症の集団事例が発生したので、その概要を報告する。
2013年5月8日、当該施設長から「発熱、咽頭痛、咳の呼吸器症状を呈している入所者が多数いる」旨の連絡が千葉市保健所にあった。保健所の調査の結果、初発例は4月27日発症の4名であることが明らかとなり、以降は5月20日まで発症者が認められた。発症者の主な症状は発熱(37.5℃~38℃)、咽頭痛、咳であり、中には肺炎症状を呈する症例も認められた。また、初発例2名について迅速診断キットによるインフルエンザウイルスの検出を試みたが、2名ともに陰性であった。
本事例の症例定義を「4月27日~5月20日の期間に、発熱、咽頭痛、咳の症状を呈した者」とした場合、発症者は入所者51名、職員2名の合計53名となった(図1)。呼吸器症状を呈する入所者51名のうち15名が肺炎症状を呈し、1名が入院となった。また、発症者の年齢幅は42~85歳であり、肺炎症状を呈した重症例15名のうち14名が62歳以上の高齢であった。感染拡大防止対策として、外出・外泊・面会の中止、施設内の消毒、入所者・職員のマスク着用、うがい・手洗いの励行、入所者全員の体温測定(1回/日)による発症者の早期発見、および発症者の居室分離などの措置を講じた。その結果、5月20日以降、新たな発症者が認められなくなったことから、本事例は終息したものと判断された。
千葉市環境保健研究所において、肺炎症状を呈する5症例の咽頭ぬぐい液(5月8日採取)から遺伝子検出とウイルス分離を実施した。遺伝子検出はRSウイルス、hMPV、パラインフルエンザウイルス(1型、2型、3型)、エンテロウイルス、ヒトライノウイルス、ヒトコロナウイルス、ヒトボカウイルスの9種類を対象とした。RSウイルス1)、hMPV、パラインフルエンザウイルス、ヒトボカウイルスについては、Real-time (RT-) PCR法による検出を実施した〔hMPV、パラインフルエンザウイルス、ヒトボカウイルスのReal-time (RT-) PCR法については独自に設計したプライマーとTaqMan MGBプローブを使用〕。また、エンテロウイルス2)、ヒトライノウイルス2)、ヒトコロナウイルス3)については、RT-PCR法による検出を実施した。一方、ウイルス分離にはRD-18S、VeroE6、HEp-2、CaCo-2、およびMDCK細胞の5種類を用いた。その結果、ウイルス分離はすべて陰性であったが、Real-time PCR法によって5症例のうち4症例からhMPV遺伝子のみが検出された。そこで、Real-time PCR法によって検出された4症例について、RT-Nested PCR法4)を行ったところ、1症例のみからPCR産物が得られた。さらに、ダイレクトシークエンス法により、PCR産物の塩基配列(F遺伝子領域317bp)を決定し、系統樹解析を実施したところ、本症例から検出されたhMPVの遺伝子型はB2であることが明らかとなった。また、NCBIにおけるBlast検索では、本症例から検出された遺伝子は、hMPV/Fukui/287/2008(AB716392)と最も高い相同性を示した。
千葉市においては、2013年3~5月の期間に病原体定点医療機関において上気道炎、または下気道炎と診断された散発症例8名からhMPVが検出されている。これらのhMPVはすべて遺伝子型B2であり、その塩基配列も本事例の検出株と相同性が非常に高かった(塩基配列解析部位が100%一致)。このことから、本事例の発生期間である4月下旬~5月下旬に千葉市内で流行していたhMPV-B2が当該施設における流行に関与していた可能性が示唆された。なお、2013年6月以降の散発症例からは、主に遺伝子型B1が検出されており、今後のhMPV遺伝子型の動向(流行する遺伝子型の変化)が注目される。
以上の結果から、本事例はhMPV-B2を原因とする呼吸器感染症の集団発生であり、初発例からの飛沫や接触によるヒト-ヒト感染によって、施設内に感染が拡大したことが示唆された。hMPVは、国内では春期(2~6月)を中心に流行し、乳幼児や高齢者では下気道呼吸器感染症(細気管支炎、喘息様気管支炎、肺炎など)を引き起こす一方、健康成人においては比較的軽度の急性上気道炎の起因ウイルスでもある5)。本事例でも、発症者53名のうち38名が発熱、咳、咽頭痛の上気道炎、15名が肺炎症状を呈する重症例であった。このことから、hMPVは成人の急性呼吸器感染症の原因ウイルスとしても重要視すべき存在であることが示唆され、特に高齢者施設などでの集団感染や院内感染に注意が必要であると考えられた。
参考文献
1)横井ら,感染症誌 86: 569-576,2012
2)石古ら,臨床とウイルス 27: 283-293,1999
3)Vijgen L. et al.,Methods Mol Biol 454: 3-12,2008
4)高尾ら,感染症誌 78: 129-137,2004
5)菊田英明,ウイルス 56: 173-182,2006
千葉市環境保健研究所健康科学課
横井 一 水村綾乃 小林圭子 木原顕子 都竹豊茂 三井良雄
千葉市保健所感染症対策課
飯島善信 西郡恵理子 牧 みさ子 加曽利東子 元吉まさ子 澤口邦裕 本橋 忠 山口淳一
- 詳細
(IASR Vol. 34 p. 235: 2013年8月号)
ケニアへ渡航した8名のグループ内で、2名が熱帯熱マラリアに罹患した。1人目が診断された時点で旅行形態を把握し、注意喚起を行ったことで2人目の早期診断に至った。また同グループは黄熱ワクチンを接種したのみで、ほかのトラベラーズワクチン接種やマラリア予防内服を行っておらず、渡航者への啓発が必要な事例と考えられたため報告する。
症例1:日常生活動作は自立し、普段は畑仕事が可能な78歳女性。2013年5月29日~6月10日までケニアへ渡航した。5月30日~6月6日までニャンザ州ボンド県西アセンボ郡ランブグ村に滞在し、8日までマサイマラ、その後、ナイバシャ湖を経てナイロビに入りケニアを出国した。帰国3日目から数回転倒し、徐々に会話がかみ合わなくなり、17日に38℃台の発熱に気づかれて総合病院を受診した。受診時の意識レベルはJCS II-10 、GCS E4V5M6、血圧115/87 mmHg、脈拍 101/分、呼吸数36/分、酸素飽和濃度93%(室内気)で口腔内に点状出血、右の肋骨脊椎角叩打痛を認めた。血液検査では血小板減少、肝・腎機能障害があり、血液塗抹標本で熱帯熱マラリア原虫(原虫寄生率 3.8%)が検出された。当院へ転送される直前に血圧と酸素飽和濃度が低下し、昇圧剤と酸素投与が開始された。意識障害、循環不全、高原虫血症から重症熱帯熱マラリアと診断し、キニーネ点滴とアーテスネート座薬で治療を開始した。
症例2:アフリカへの渡航歴が複数回あり、マラリアに2回罹患して現地での治療歴がある。症例1の患者と同旅程でケニアへ渡航し行動を共にした。6月19日に38℃台の発熱、ふらつき、脱力感が出現したため当院を受診した。意識清明、身体所見では脾腫を認めた。血液検査で白血球・血小板減少、肝酵素上昇があり、血液塗抹標本で熱帯熱マラリア原虫(原虫血症0.2%)を検出し、熱帯熱マラリアと診断した。合併症はなくアトバコン・プログアニルで治療を開始した。
本事例では同じ旅程でケニアへ渡航した8名(小学生2名を含む)のうち2名が熱帯熱マラリアに罹患した。1例目が当院に入院した際の問診で、付き添いの家族から同行者がいるとの情報を得ており、同行者に発熱などの症状が出たらすぐに当院を受診するよう伝え、症例2は重症化する前に診断できたと考える。また症例2が診断された翌日、保健所を通じて同行者の健康確認を行ったところ、6月19日にもう1名が発熱し、過去に海外で購入していた抗マラリア薬を内服したとのことであった。内服終了後に当院を受診し、血液塗抹標本検査・マラリア原虫の遺伝子検査を行ったが原虫は検出されず、マラリアには罹患していなかったと思われる。食中毒の事例では、医師は同一グループ内で類症者がいないかどうかに留意し問診することが多いが、マラリアであっても患者と行動を共にした者の症状の有無を確認し、発症した場合の対処について同行者へ説明・周知することが重要と考えられる。
グループのメンバーほとんどに複数回のケニア渡航歴があり、症例2のようにマラリアの既往歴がある者もいた。マラリアの流行地に滞在するという認識はあり、防蚊対策は取っていたようである。またマラリア予防内服について若干の知識は持っていたようだが、「予防内服をすると、マラリアに感染した時に診断が遅れる」という誤った理解をしているメンバーがいた。さらにトラベラーズワクチンの接種は全員が黄熱ワクチンのみであった。最近は旅行会社から渡航先で流行している感染症、予防法などの情報提供が行われるようになった。本グループはケニア在住の知人を通じて現地旅行会社にツアーの手配を依頼しており、日本人渡航者向けに十分な情報提供がなされていなかった可能性がある。
「日本人渡航者のほとんどはトラベラーズワクチンを接種しておらず、早急な改善が必要だ」1)と批判されてから10数年、各地にトラベルクリニックが開設されトラベラーズワクチンの接種、マラリア予防薬処方や渡航先の感染症情報の提供を行っている。しかし本事例はトラベルクリニックの存在が渡航者に十分知られておらず、まだまだ活用されていない現状を物語っている。旅行医学に関わる医療者はこのような状況をふまえ、改めて一般医療機関・渡航者への啓発を行う必要があると考えられる。
参考文献
1) Basnyat B, et al., J Travel Med 7: 37, 2000
奈良県立医科大学病原体・感染防御医学/奈良県立医科大学附属病院感染症センター
中村(内山)ふくみ
奈良県立医科大学附属病院感染症センター
小川 拓 米川真輔 福盛達也 宇野健司 笠原 敬 前田光一 浦手進吾 三笠桂一
奈良県立医科大学附属病院高度救命救急センター
井上 剛 有川 翔
- 詳細
流行性耳下腺炎(おたふくかぜ) 2013年7月現在
(IASR Vol. 34 p. 219-220: 2013年8月号)
流行性耳下腺炎は、耳下腺のびまん性腫脹・疼痛、 発熱を主症状とし、その特徴的な顔貌からわが国では「おたふくかぜ」と呼ばれている。原因ウイルスであるムンプスウイルスは、パラミクソウイルス科パラミクソウイルス亜科ルブラウイルス属に属するマイナス極性1本鎖RNAゲノムを持つエンベロープウイルスである。2012年に世界保健機関(WHO)により提唱された新分類では、ウイルスゲノム中、最も多型性に富むsmall hydrophobic(SH)領域の塩基配列を基に、A~Nの12遺伝子型に分類されている(ただし、従来のEはCに、MはKに再分類され、EとMは欠番)(本号6ページ)。
ムンプスウイルスは飛沫感染あるいは接触感染で伝播し、基本再生産数(R0: 1人の感染者から二次感染をさせる平均的な人数)は4~7である(麻疹は12~18、風疹は5~8)。潜伏期は通常16~18日間で、患者は発症数日前から感染性ウイルスを排出する。学校保健安全法は流行性耳下腺炎を、第2種学校感染症に指定し、耳下腺、顎下腺、舌下腺の腫脹発現後5日を経過し、かつ全身状態が良好になるまで出席停止とすることとしている。全感染例の30~35%存在する不顕性感染例も、ウイルスを排泄し、 感染源となる。
感染症発生動向調査:流行性耳下腺炎は感染症法に基づく5類感染症定点把握疾患であり(http://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou11/01-05-27.html)、全国約3,000カ所の小児科定点から毎週患者数が報告されている(図1)。
国内では1981年に乾燥弱毒生おたふくかぜワクチンの任意接種が始まったが接種率は低く、3~5年ごとに大規模な流行が繰り返されていた。1989年4月から、麻しんワクチンの定期接種時に、麻しんおたふくかぜ風しん混合(measles-mumps-rubella:MMR)ワクチンの選択が可能となったことから接種率が上昇し、患者報告数は減少した。しかし、おたふくかぜワクチン株による無菌性髄膜炎の発生が社会的な問題となり、1993年4月にMMRワクチンの接種は中止された(本号12ページ)。それ以降は、おたふくかぜ単味のワクチンが使用されているが、4~5年間隔で大きい流行を繰り返している(2001~2002年、2005~2006年、2010~2011年)。
厚生労働科学研究班(研究代表者:谷口清州、研究分担者:永井正規)の調査によると、患者報告数が多かった2005年で135.6万人 [95%CI:127.2~144.0万人]、少なかった2007年は43.1万人 [同:35.5~50.8万人]が全国で罹患していたと推計されている。
図2の年齢分布図は、小児科定点からの報告であるが、報告患者の年齢は4歳が最も多く、次いで5歳、3歳の順である。0~1歳は少ない。6歳未満で全体の約60%、10歳未満で約90%を占めていたが、2010年ごろから徐々に6歳未満の割合が減少し、10歳以上の割合が増加する傾向にある。
ムンプスウイルス分離・検出状況: 2000年1月~2013年6月の地方衛生研究所からのムンプスウイルス検出報告は2,462件であった(2013年7月18日現在報告数)。検出例の臨床診断名は流行性耳下腺炎1,397件、無菌性髄膜炎764件が報告された(図3)。流行性耳下腺炎は小児科定点の約10%の病原体定点、無菌性髄膜炎は基幹定点(全国約500カ所の病床数300以上の医療機関)で検体が採取されている。
国内で流行するムンプスウイルスの遺伝子型は、1980年代はBのみが、1990年代にはJがBに併存して流行した。年代ごとに変化が認められた。1999年にはGとLに変化し、2000年以降はGのみが流行している(本号6&8ページ)。
流行性耳下腺炎の予後と合併症:予後は一般に良好であるが、 無菌性髄膜炎、 感音性難聴、脳炎、精巣炎、卵巣炎、 膵炎など種々の合併症を引き起こす(本号4ページ)。流行性耳下腺炎と診断された患者全体の1~2%が入院加療を要する髄膜炎を合併する(本号4&12ページ)。ムンプス難聴は患者の0.1~1%にみられ、年間700~2,300人のムンプス難聴が日本で発生していると推定されている(本号9&10ページ)。頻度の高い片側性難聴は、小児では気づかれないことが多い。両側高度感音性難聴の発症はまれであるが、補聴器や人工内耳の装着を必要とし、中学生以前の発症では速やかな言語指導が必要である(本号10ページ)。
おたふくかぜワクチンの有効性・安全性:おたふくかぜ含有ワクチンを国の定期接種に導入している国は、世界で117カ国あり、2回接種が110か国、1回接種が7か国である。定期接種に導入していない国は76か国(39%)で、先進国では日本のみが任意接種を続けている。
1回接種と2回接種の効果を比較すると、2回接種の方が高い効果が示されており、WHOは2回接種を奨励している。しかし近年、米国でMMRワクチン2回接種者における集団発生があり、3回目の接種介入が行われた例がある(本号14ページ)。
おたふくかぜワクチンに使用されているワクチン株は、世界で10種類以上あり、海外でワクチンに用いられているJeryl-Lynn (JL)株、JL株由来のRIT-4385株は遺伝子型A、Leningrad-3 株、Leningrad-Zagreb株は遺伝子型N、国産ワクチン株はすべて遺伝子型Bに属する。現在国内で用いられているワクチン株は星野株と鳥居株である(占部AM9株は使用中止、宮原株は販売休止中)(本号3&6ページ)。
ワクチン株ごとに有効性と安全性に差のあることが報告されている。有効性(vaccine effectiveness)に関しては、わが国で開発された占部AM9株、鳥居株、星野株、宮原株はほぼ同様である。欧米での調査では、JL株より占部AM9株の方が高いことが報告されている。(おたふくかぜワクチンに関するファクトシート:http://www.mhlw.go.jp/stf/shingi/2r9852000000bx23-att/2r9852000000bybc.pdf)。安全性については、JL株の方が、無菌性髄膜炎の発生が、占部AM9株、Leningrad-3株、星野株、鳥居株より低いと云う報告がある。また、自然感染では年少児ほど不顕性感染率が高く、年齢が高くなるにつれて合併症の発症率が増加するという報告があることから、副反応出現率を抑制するためには、初回接種は1歳が適切である(本号3ページ)。
今後の展望と課題:流行性耳下腺炎は、患者の100人に1~2人が無菌性髄膜炎を発症し、年間700~2,300人の高度感音性難聴を合併している事を考えると、現状を放置できない。
2012年5月の厚生科学審議会感染症分科会予防接種部会の第二次提言は、水痘、B型肝炎、成人用肺炎球菌と共におたふくかぜの予防接種を広く促進することを推奨し、2013年3月の予防接種法改正における衆議院および参議院の附帯決議では、2013年度末までにおたふくかぜワクチンの定期接種化に関する結論を出すこととしている。
今後は、ワクチン歴・成人を含めた患者サーベイランス、全国的な病原体サーベイランス網の確立、国民の抗体保有状況調査、予防接種率調査、予防接種後副反応サーベイランスの充実が必要である。そのためには、厚生労働省・国立感染症研究所・地方衛生研究所・保健所・医療機関の協力が益々重要である。
特集関連情報
- 詳細
| 【速報一覧へ戻る】 | |
ブタの日本脳炎抗体保有状況 -2013年速報第5報-(2013年8月16日現在) |
|
| 日本脳炎は,日本脳炎ウイルスに感染したヒトのうち数百人に一人が発症すると考えられている重篤な脳炎である1)。ヒトへの感染は,日本脳炎ウイルスを媒介する蚊(日本では主にコガタアカイエカ)が日本脳炎ウイルスに感染したブタを吸血し,その後ヒトを刺すことにより起こる。 1960年代までは毎年夏から秋にかけて多数の日本脳炎患者が発生しており2),3),ブタの感染状況から日本脳炎ウイルスが蔓延している地域に多くの患者発生がみられた。当時,Konnoらは調査したブタの半数以上が日本脳炎ウイルスに感染していると,約2週間後からその地域に日本脳炎患者が発生してくると報告している4)。現在では,日本脳炎ワクチン接種の普及や生活環境の変化等により,ブタの感染状況と患者発生は必ずしも一致しておらず,近年における日本脳炎患者報告数は毎年数名程度である。しかし,ブタの抗体保有状況から日本脳炎ウイルスが蔓延あるいは活動していると推測される地域では,ヒトへの感染の危険性が高くなっていることが考えられる。 感染症流行予測調査事業では,全国各地のブタ血清中の日本脳炎ウイルスに対する抗体を赤血球凝集抑制法(HI法)により測定することで,日本脳炎ウイルスの蔓延状況および活動状況を調査している。前年の秋以降に生まれたブタが日本脳炎ウイルスに対する抗体を保有し,さらに2-メルカプトエタノール(2-ME)感受性抗体(IgM抗体)を保有している場合,そのブタは最近日本脳炎ウイルスに感染したと考えられる。下表は本年度の調査期間中におけるブタの抗体保有状況について都道府県別に示しており,日本脳炎ウイルスの最近の感染が認められた地域を青色,それに加えて調査したブタの50%以上に抗体保有が認められた地域を黄色,調査したブタの80%以上に抗体保有が認められた地域を赤色で示している。 本速報は日本脳炎ウイルスの感染に対する注意を喚起するものである。また,それぞれの居住地域における日本脳炎に関する情報にも注意し,日本脳炎ウイルスが蔓延あるいは活動していると推測される地域においては,予防接種を受けていない者,乳幼児,高齢者は蚊に刺されないようにするなど注意が必要である。 本年度の日本脳炎定期予防接種は,第1期(3回)については標準的な接種年齢である3~4歳および第1期接種が完了していない小学1~4年生(年度内に7~10歳:2003~2006年度生まれ),第2期(1回)については高校3年生相当年齢(年度内に18歳:1995年度生まれ)に積極的勧奨が行われているが,それ以外でも日本脳炎ウイルスの活動が活発な地域に居住し,接種回数が不十分な者は日本脳炎ワクチンの接種が望まれる。なお,日本脳炎の予防接種に関する情報については以下のサイトから閲覧可能である。 【 国立感染症研究所HP / 厚生労働省HP 】 |
抗体保有状況 (地図情報) 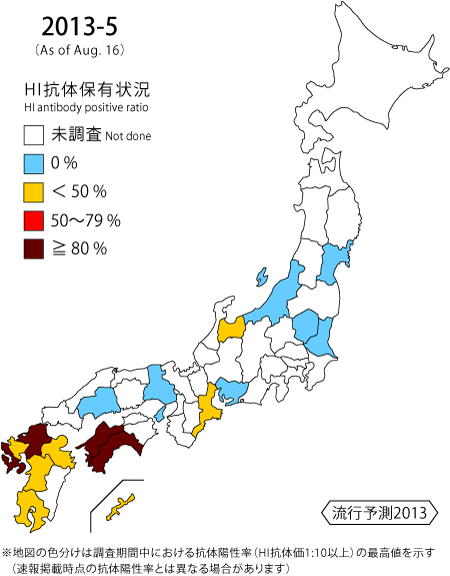 抗体保有状況 (月別推移) 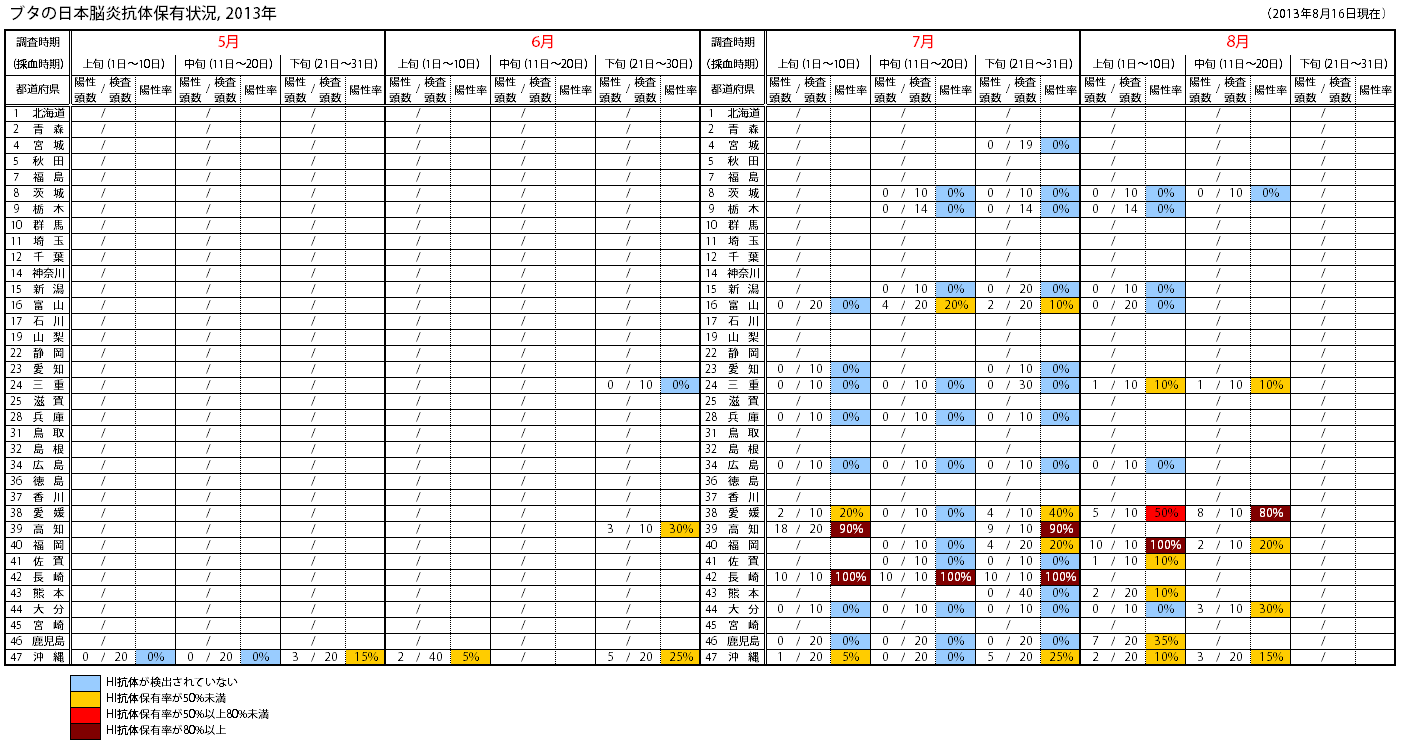
|
| HI抗体 | 2-ME 感受性 抗体 |
都道府県 | 採血 月日 |
HI抗体 陽性率 ※1 |
2-ME感受性 抗体陽性率 ※2 |
コメント |
| ◎ 5/27 |
◎ 6/24 |
沖縄県 | 8/12 | 15% (3/20) |
|
HI抗体陽性例はすべて抗体価1:40未満であった。 |
| ◎ 8/5 |
◎ 8/5 |
鹿児島県 | 8/5 | 35% (7/20) |
100% (4/4) |
HI抗体陽性例のうち4頭は抗体価1:40以上であり、2-ME感受性抗体も検出された。 |
| ◎ 8/12 |
|
大分県 | 8/12 | 30% (3/10) |
0% (0/3) |
HI抗体陽性例はすべて抗体価1:40以上であったが、2-ME感受性抗体は検出されなかった。 |
| ◎ 8/6 |
◎ 8/6 |
熊本県 | 8/6 | 10% (2/20) |
100% (2/2) |
HI抗体陽性例はすべて抗体価1:40以上であり、2-ME感受性抗体も検出された。 |
| ◎ 7/2 |
|
長崎県 | 7/23 | 100% (10/10) |
0% (0/1) |
HI抗体陽性例のうち1頭は抗体価1:40以上であったが、2-ME感受性抗体は検出されなかった。 |
| ◎ 8/7 |
◎ 8/7 |
佐賀県 | 8/7 | 10% (1/10) |
100% (1/1) |
HI抗体陽性例は抗体価1:40以上であり、2-ME感受性抗体も検出された。 |
| ◎ 7/23 |
◎ 7/23 |
福岡県 | 8/12 | 20% (2/10) |
|
HI抗体陽性例はすべて抗体価1:40未満であった。 |
| ◎ 6/25 |
◎ 6/25 |
高知県 | 7/23 | 90% (9/10) |
0% (0/9) |
HI抗体陽性例はすべて抗体価1:40以上であったが、2-ME感受性抗体は検出されなかった。 |
| ◎ 7/9 |
◎ 7/23 |
愛媛県 | 8/12 | 80% (8/10) |
75% (6/8) |
HI抗体陽性例はすべて抗体価1:40以上であり、そのうち6頭から2-ME感受性抗体が検出された。 |
| |
|
広島県 | 8/7 | 0% (0/10) |
|
|
| |
|
兵庫県 | 7/23 | 0% (0/10) |
|
|
| ◎ 8/5 |
◎ 8/5 |
三重県 | 8/12 | 10% (1/10) |
100% (1/1) |
HI抗体陽性例は抗体価1:40以上であり、2-ME感受性抗体も検出された。 |
| |
|
愛知県 | 7/22 | 0% (0/10) |
|
|
| ◎ 7/16 |
|
富山県 | 8/5 -6 |
0% (0/20) |
|
|
| |
|
新潟県 | 8/5 | 0% (0/10) |
|
|
| |
|
栃木県 | 8/5 | 0% (0/14) |
|
|
| |
|
茨城県 | 8/12 | 0% (0/10) |
|
|
| |
|
宮城県 | 7/31 | 0% (0/19) |
|
|
| 調査期間中に調査したブタのHI抗体陽性率が80%を超えた地域 | ||||||
| 調査期間中に調査したブタのHI抗体陽性率が50%を超え,かつ2-ME感受性抗体が検出された地域 | ||||||
| 調査期間中に調査したブタから2-ME感受性抗体が検出された地域 | ||||||
| ◎ | 調査期間中に調査したブタからHI抗体あるいは2-ME感受性抗体が検出されたことを示し、日付は今シーズンで初めて検出された採血月日を示す | |||||
| ※1 HI抗体は抗体価1:10以上を陽性と判定した。 ※2 2-ME感受性抗体は抗体価1:40以上(北海道・東北地方は1:10以上)の検体について検査を行い,2-ME処理を行った血清の抗体価が未処理の血清と比較して,3管(8倍)以上低かった場合を陽性,2管(4倍)低かった場合を疑陽性,不変または1管(2倍)低かった場合を陰性と判定した。なお,2-ME未処理の抗体価が1:40(北海道・東北地方は1:10あるいは1:20も含む)で,2-ME処理後に1:10未満となった場合も陽性と判定した。 |
||||||
| 1. | Southam, C. M., Serological studies of encephalitis in Japan. II. Inapparent infection by Japanese B encephalitis virus. Journal of Infectious diseases. 1956. 99: 163-169. |
| 2. | 松永泰子,矢部貞雄,谷口清州,中山幹男,倉根一郎. 日本における近年の日本脳炎患者発生状況-厚生省伝染病流行予測調査および日本脳炎確認患者個人票(1982~1996)に基づく解析-. 感染症学雑誌. 1999. 73: 97-103. |
| 3. | 新井 智,多屋馨子,岡部信彦,高崎智彦,倉根一郎. わが国における日本脳炎の疫学と今後の対策について. 臨床とウイルス. 2004. 32(1): 13-22. |
| 4. | Konno, J., Endo, K., Agatsuma, H. and Ishida, Nakao. Cyclic outbreaks of Japanese encephalitis among pigs and humans. American Journal of epidemiology. 1966. 84: 292-300. |
|
|
|
| 国立感染症研究所 感染症疫学センター/ウイルス第一部 | |