国立感染症研究所
(2017月7月25日現在)
はじめに
ヒトが気道経路でオウム病クラミジア(Chlamydia [Chlamydophila] psittaci)に感染すると、1~2週間の潜伏期間を経て、発熱、咳(通常は乾性)、頭痛、全身倦怠感、筋肉痛、関節痛などの症状が出現する。この疾患はオウム病と呼ばれ、軽症から重症例まで広範な臨床病像を呈する。典型的には明確な白血球増多を認めない、いわゆる非定型肺炎の病像を呈する。肺炎例は時に重症化する。また、主にオウム病クラミジアを保有している鳥類が感染源となる。稀ながら過去には羊やヤギなどの哺乳類の羊水からのオウム病クラミジア感染例としての患者報告がなされている。
オウム病は感染症法では全数把握疾患の4類感染症に指定されている。医師がオウム病患者あるいは無症状病原体保有者と診断、あるいは感染症死亡者・死亡疑い者の死体を検案した場合には、最寄りの保健所を経由して都道府県知事に、直ちに届け出をしなければならない。2006年4月から現在に至る届出基準では、検査方法として分離・同定による病原体の検出あるいはPCR法による病原体の遺伝子の検出や、抗体の検出としては「間接蛍光抗体法による抗体の検出(単一血清でIgM抗体の検出若しくはIgG抗体256倍以上、又はペア血清による抗体陽転若しくは抗体価の有意の上昇)」による場合に限定された。最近、オウム病が原因となり死亡した妊娠女性症例が報告された状況から、最近の約10年間(2006年4月以降)の報告症例の情報をまとめた。
方法
2006年4月1日から2017年3月31日までの11年間に、感染症法に基づいて報告された症例のうち、病原体や遺伝子の検出もしくは間接蛍光抗体法による抗体の検出が確認された129例の症例情報を解析した。
結果
年別報告数
各年毎のオウム病の報告数は、以下の通りである。2006年(4月~)16例、2007年29例、2008年9例、2009年19例、2010年11例、2011年12例、2012年6例、2013年6例、2014年8例、2015年5例、2016年6例、2017年2例(第13週は3月31日診断分まで)であった。2014年の報告例には社会福祉施設における集団発生4例が含まれる(IASR Vol.35 No.6 p153-154. 2014)。
都道府県別報告数
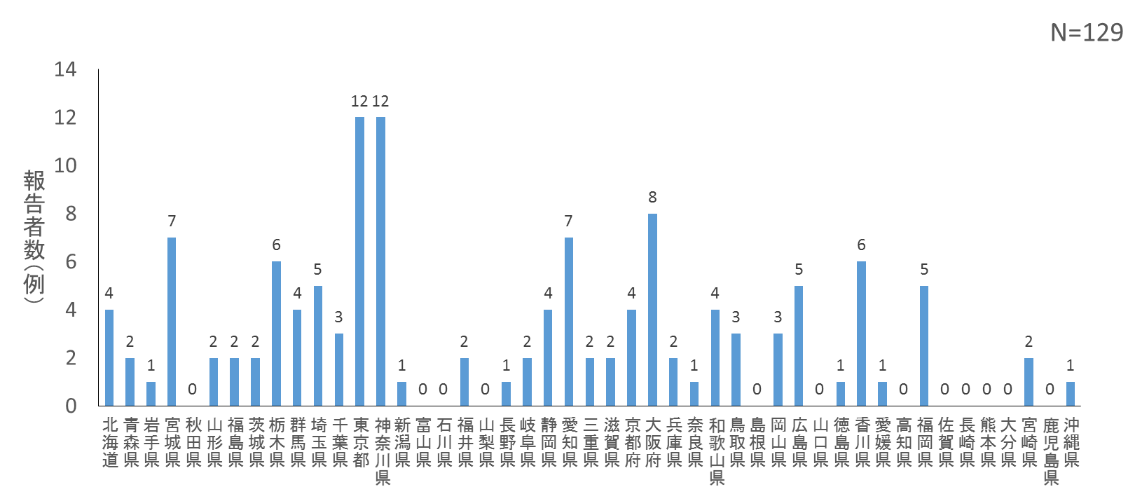
報告の多い都道府県は、東京都(12例)、神奈川県(12例うち4例は集団発生例)などであった(図1)。
図1. オウム病の都道府県別報告状況(2006年4月~2017年第13週)
性別
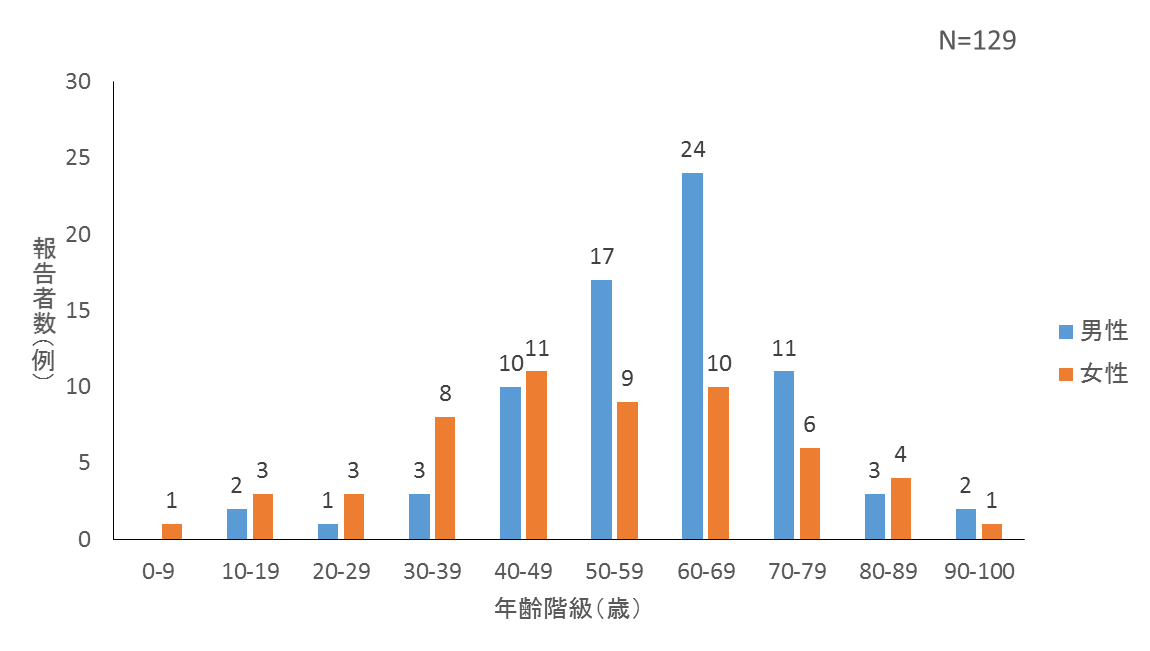
男性73例、女性56例で、男性にやや多かった。男性の年齢の中央値は62歳(範囲:11~95歳)で、60代をピークに50〜60代の症例が多かった。一方、女性の年齢の中央値は50.5歳(範囲:9〜91歳)で40代にピークが認められた。年齢階級ごとにみると、40代以下では女性の症例数が多く、50代から70代は男性の症例数が多かった(図2)。
図2. オウム病報告症例の性別・年齢群別分布(2006年4月~2017年第13週)
月別報告数
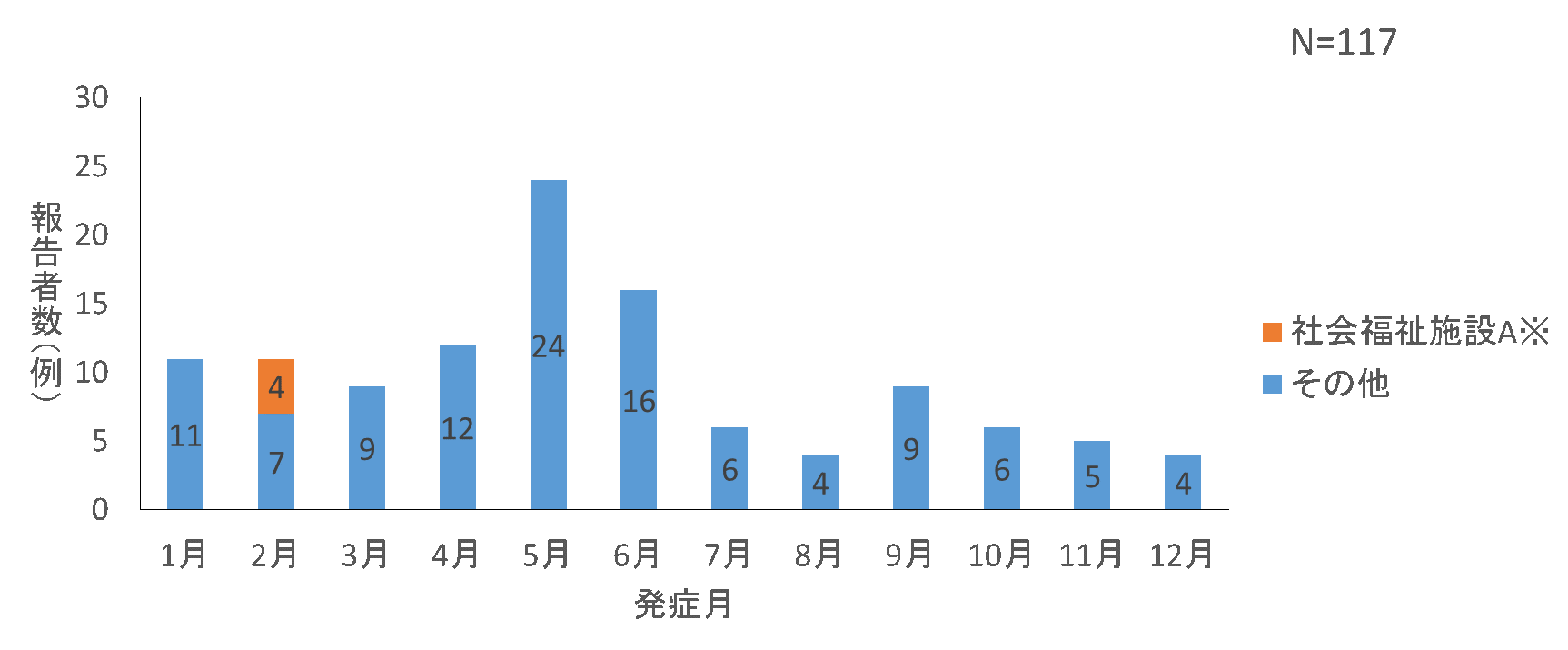
発症日の記載があった117例について発症月をみると、5~6月がやや多かった(図3)。
図3.オウム病の月別報告数(2006年4月~2017年第13週)
※社会福祉施設Aは施設内における集団発生事例
症状及び所見
症状については、発熱[125例(97%)]、咳嗽[71例(55%)]が比較的多くの症例で認められ、呼吸困難[35例(27%)]、頭痛[32例(25%)]、筋肉痛[24例(19%)]、意識障害[17例(13%)]、粘性痰[13例(10%)]も認められた。所見としては、肺炎は92例(71%)、播種性血管内凝固症候群 (DIC)は7例(5%)で認められた。また、43例(33%)は呼吸器症状(咳嗽、呼吸困難、粘性痰)の記載がなく、そのうち19例には肺炎の記載がなかった。
届出時の死亡症例は3例(2.3%)で、20代、30代、60代の女性であった。20代の症例は発熱と意識障害、30代の症例は発熱、頭痛、筋肉痛、意識障害及びDICを認め、いずれの症例においても肺炎の記載はなかった。また、発症から死亡までの日数は4~6日であった。20代の症例は妊婦(妊娠24週*)と記載されていた。60代の症例は発熱、咳嗽、呼吸困難、意識障害、肺炎及びDICを認めた。
感染経路
動物等からの感染が確定または推定された症例は110例(男性63例、女性47例)であり、19例の感染原因は不明とされていた。110例のうち101例が鳥類から感染したと推定され、9例は接触した動物の種類に関する記載がなかった。感染源とされた鳥類の種類については、単一種類の動物を記載したものは、インコが56例(男性21例、女性35例)、ハトが27例(男性26例、女性1例)であった。上記の死亡妊婦症例の動物接触歴は不明であった。別の死亡症例のうち30代女性は、動物接触歴あるも詳細不明、60代女性の動物接触歴は不明であった。
上記の110例のうち、ペットショップ勤務が3例(いずれも女性)あった。糞や巣の除去といった鳥や動物自体との直接的接触の記載がない症例は10例であった。
診断のための検査
129例のうち抗体検査で診断された症例は118例、病原体検出により診断された症例は13例(遺伝子検出11例、分離2例)であった(重複あり)。病原体遺伝子は喀痰(6例)、咽頭ぬぐい液(3例)、血清(1例)、死亡時の胎盤及び肝臓組織(1例)から検出されていた。病原体は1例で喀痰から分離され、1例の分離検体は詳細不明であった。
考察
一般的にオウム病患者は、鳥類等への曝露により病原体に感染する。感染源として推定される動物として、今回の検討では、インコ、ハトが多く、特に、女性においてはインコが多かった。ただし、明らかな動物曝露歴が確認されていない症例もあった。
臨床的には、発熱、頭痛、筋肉痛、関節痛といったインフルエンザ様の症状から、肺炎、意識障害やDICを呈した症例まであり、多様な臨床像、重症度を示した。
これまでに、1例の妊婦死亡例が感染症発生動向調査に報告された。なお、感染症発生動向調査においては妊娠の有無を記載する項目はない。
検索した範囲では、英国、米国、フランスにおいて、妊婦におけるオウム病は十数例が報告されている1-4)。臨床経過の確認できた5例のうち、1例の死亡が確認され、他の1例も重症であったと報告されている3,4)。また、英国、米国の報告では羊などの牧場の家畜が感染源となったことが指摘されている1)。現時点では、妊婦がオウム病クラミジアに感染すると重症化するのか、死亡リスクが高まるのかについては、明らかではない。しかしながら、国内外でオウム病に罹患した妊婦の死亡例が報告されていることから、妊婦は感染源となりうる鳥類等への接触を避けるよう配慮するべきである。
妊婦等においてオウム病が疑われた場合には、検査用の検体を採取後、速やかに抗菌薬による治療を行うことが肝要である。地方衛生研究所または保健所に対して、検査の相談、依頼をする。オウム病と診断が確定された場合には、医師は問診や保健所の調査等によって、感染源に関する情報(感染源の疑いのある鳥などの状態、推定される感染場所や原因と考えられる行動など)を把握する。また、必要な場合には推定感染源を特定するなどして、感染拡大を防止することも重要である。
[文献]
- Jorgensen DM. Gestational psittacosis in a Montana sheep rancher. Emerg Infect Dis 3:191-4, 1997.
- Gherman RB, Leventis LL, Miller RC. Chlamydial psittacosis during pregnancy: a case report. Obstet Gynecol 86:648-50, 1995.
- Beer RJ, Bradford WP, Hart RC. Pregnancy complicated by psittacosis acquired from sheep. BMJ 284: 1156-7, 1982.
- Helm CW, Smart GE, Gray JA, et al. Exposure to Chlamydia psittaci in pregnancy. Lancet 1 (8542); 1144-5,1987.