掲載日:2023年1月12日
第113回新型コロナウイルス感染症対策アドバイザリーボード(令和5年1月11日、厚生労働省)の報告による、我が国における新型コロナウイルス感染症の状況等についてお知らせいたします(第113回新型コロナウイルス感染症対策アドバイザリーボード 資料1)。
英語版(準備中)
感染状況等の概要
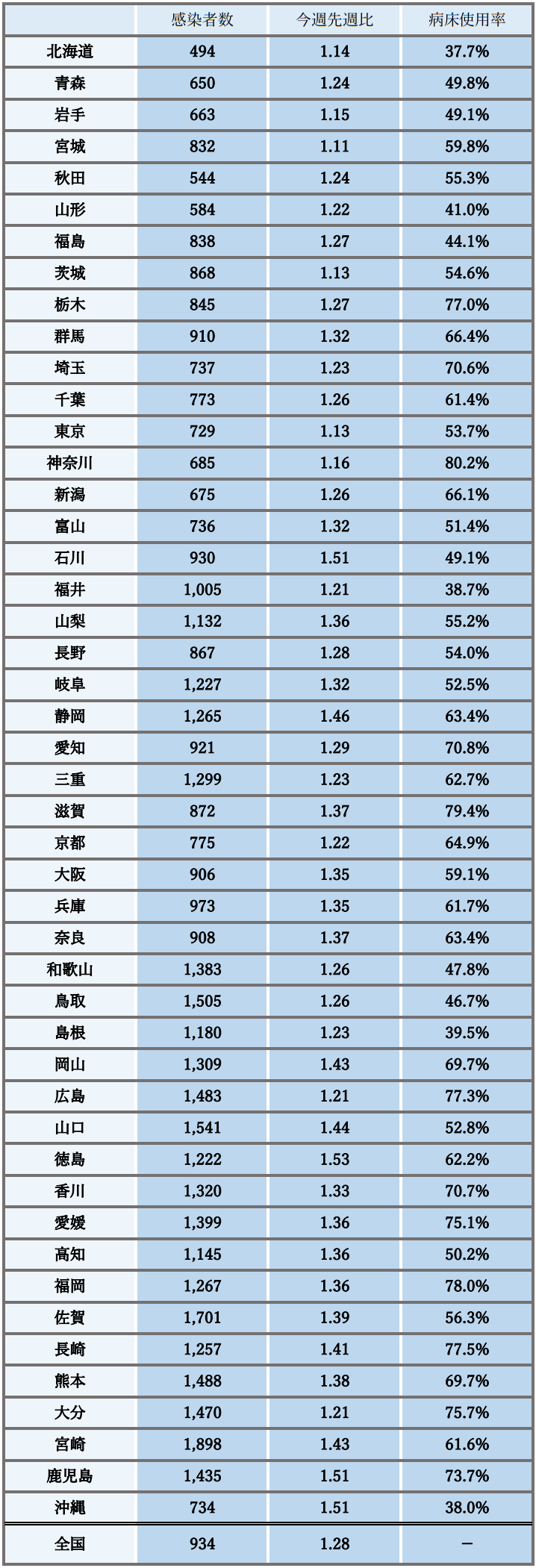
全国の新規感染者数(報告日別)は、直近の1週間では10万人あたり約934人となり、 今週先週比は1.28と、年末年始に一時的に減少した後再び増加傾向が継続し、高い感染レベルとなっている。
今後の免疫の減衰や変異株の置き換わりの状況等が感染状況に与える影響に注意が必要。
病床使用率は、全国的に上昇傾向にあり5割を上回る地域も多く、重症者数や死亡者数、救急搬送困難事案数も増加傾向が継続し、特に死亡者数や救急搬送困難事案数はこれまでの最高値を超える状況が続いている。
参考:地域の動向
※ 新規感染者数は、直近1週間合計の対人口10万人の値の概数であり10日0時時点のHER-SYS報告値(今週先週比も同時点))、病床使用率は10日作成時点の確保病床使用率
感染状況等と今後の見通し
感染状況について
- 新規感染者数について、全国的には、年末年始に一時的に減少した後再び増加傾向が継続し、高い感染レベルとなっている。
- 感染状況に地域差がみられ、中四国や九州などでは、全国より増加幅が大きく、10万人あたりで全国を上回っている。一方、北海道や東北、関東、北陸・甲信越では10万人あたりで全国を下回っている。また、高齢者施設と医療機関の集団感染は増加傾向にある。
- 全国の年代別の新規感染者数は、人口あたりでは20代が大きく増加し、10代以下は減少している。感染拡大地域では高齢者の新規感染者数の増加が進んでおり、全国では重症者数と死亡者数も増加傾向が継続し、特に死亡者数は、これまでの最高値を超える状況が続いており、引き続き増加が懸念される。
- 昨年1月以降の小児等の死亡例報告にあるように、小児感染者数の増加に伴う重症例、死亡例の発生、また、小児の入院者数の動向にも注意が必要。
- 季節性インフルエンザについては、全国では同時期と比べ例年よりも低いが、直近2年間より高い水準にある。昨年末時点で定点医療機関当たりの週間報告数が1を超えて全国的に流行入りとなり、さらに、先週末公表時点では週間報告数が2を超えて増加傾向にある。
今後の見通しについて
- 今後の感染状況について、エピカーブや全国及び大都市の短期的な予測では、地域差や不確実性はあるものの、全国的には増加が継続し、一部地域を除き多くの地域で増加傾向の継続が見込まれる。さらに、今後の免疫の減衰や、より免疫逃避能のある株の割合の増加、また、中国における感染状況及び国内への流入等が、感染状況に与える影響についても注意が必要。
- 季節性インフルエンザについても、今後も増加の継続が見込まれており、特に、学校再開後について、新型コロナウイルス感染症との同時流行に注意が必要。
感染の増加要因・抑制要因について
- 【ワクチン接種および感染による免疫等】
-
ワクチン接種の推進もあり、オミクロン株(BA.4-5)に対する免疫保持者割合が各年代で増加していること、特に高齢者層ほど割合の増加が進んでいることを示唆する報告がある。一方で、ワクチン接種と自然感染により獲得した免疫は、経時的に低下していくと考えられる。
- 【接触状況】
-
夜間滞留人口について、例年と同様、年末年始期間中につき、大都市をはじめほとんどの地域で大きく減少している。
- 【流行株】
-
国内では現在BA.5系統が主流となっているが、BQ.1系統やXBB系統などのオミクロン株の亜系統は、より免疫逃避能があるとされ、海外で感染者数増加の優位性が指摘されている。特にBQ.1系統は国内で割合が増加しつつあり、注視が必要。
- 【気候・季節要因】
-
冬が本格化し全国的に気温の低下がみられ、換気がされにくい状況となっている。 また、冬の間は呼吸器ウイルス感染症が流行しやすくなる。
医療提供体制等の状況について
- 全国的には、病床使用率は上昇傾向にあり、多くの地域で5割を上回っており、7割を上回る地域もみられ、神奈川では8割を超えている。
- 重症病床使用率は、4割を上回っている地域もみられる。
- 介護の現場では、施設内療養数が高い水準にあり、療養者及び従事者の感染もみられる。
- 救急医療について、冬場は通常でも医療提供体制に負荷がかかるところ、全国的に救急搬送困難事案数は、昨年夏の感染拡大のピークを超えて増加傾向が継続している。引き続き、救急医療提供体制の確保には注意が必要。
必要な対策
基本的な考え方について
- 限りある医療資源の中でも高齢者・重症化リスクの高い方に適切な医療を提供するための保健医療体制の強化・重点化を進めることが必要。また、国民一人ひとりの自主的な感染予防行動の徹底をお願いすることにより、高齢者等重症化リスクの高い方を守るとともに、通常医療を確保する。
- 昨年11月18日の政府対策本部決定に基づき、外来医療等の状況に応じた感染拡大防止措置を講じていく。
- 国、自治体は、日常的な感染対策の必要性を国民に対して改めて周知するとともに、感染防止に向けた国民の取組を支援するような対策を行う。
1.ワクチン接種の更なる促進
- 「オミクロン株対応ワクチン」について、初回接種を完了した全ての12歳以上の者に対する接種を進めることが必要。
- BA.1対応型ワクチンとBA.4-5対応型ワクチンいずれも従来型ワクチンを上回る効果が期待されるため、いずれか早く打てるワクチンの接種を進めることが必要。接種を希望するすべての対象者がオミクロン株対応ワクチンの接種を行うよう呼びかける。
- 未接種の方には、できるだけ早い時期に初回接種を検討していただくよう促していく。
- 小児(5~11歳)の接種については、初回接種とともに追加接種を進める。小児(6か月~4歳)の接種については、初回接種を進める。
- 新型コロナワクチンの今後の接種のあり方について速やかに検討を進めることが必要。
2.検査の活用
- 国と自治体は検査ができる体制を確保し、検査の更なる活用が求められる。
- 高齢者施設等について、従事者への頻回検査(施設従事者は週2~3回程度)を実施する。
- 有症状者が抗原定性検査キットで自ら検査し、陽性の場合に健康フォローアップセンター等で迅速に健康観察を受けられる体制整備の更なる推進。
- OTC化されインターネット販売もされている抗原定性検査キットについて、一層利活用を進める。
3.水際対策
- 中国において新型コロナの感染状況が急速に悪化するとともに、詳細な状況の把握が困難であることを踏まえ、新型コロナの国内への流入の急増を避けるため、昨年12月30日から入国時検査などの臨時的な措置を講じており、中国の感染状況等を見つつ柔軟に対応。
4.保健医療提供体制の確保
冬場は新型コロナ以外の疾患の患者が増える時期でもあり、国の支援のもと、都道府県等は、主に以下の病床や発熱外来等のひっ迫回避に向けた対応が必要。
- 病床確保計画に基づく新型コロナウイルス感染症の全体の確保病床数は引き続き維持し、感染拡大に併せ時機に遅れることなく増床を進めるとともに、新型コロナ病床を有していない医療機関に対しても、院内において新型コロナ患者が生じた場合の対応能力の向上を支援(病室単位でのゾーニングの推進等)することにより、新型コロナの対応が可能な医療機関の増加を引き続き図ること
- 確保病床等の即応化や、病床を補完する役割を担う臨時の医療施設等の整備に加え、宿泊療養施設や休止病床の活用など、病床や救急医療のひっ迫回避に向けた取組
- 入院治療が必要な患者が優先的に入院できるよう適切な調整(後方支援病院等の確保・拡大、早期退院の判断の目安を4日とすることの周知など転院・退院支援等による病床の回転率の向上等)、高齢者施設等における頻回検査等の実施や平時からの医療支援の更なる強化
- 発熱外来の診療時間の拡大、箇所数の増加等のほか、地域外来・検査センターや電話・オンライン診療の強化等による外来医療体制の強化・重点化
- 受診控えが起こらないよう配慮の上、例えば無症状で念のための検査のためだけの救急外来受診を控えることについて、地域の実情に応じて地域住民に周知。併せて、体調悪化時などに不安や疑問に対応できるよう、医療従事者等が電話で対応する相談窓口の周知及び相談体制の強化
- 職場・学校等において療養開始時に検査証明を求めないことの徹底
5.新型コロナウイルスと季節性インフルエンザの同時流行に備えた対応
- 同時流行下に多数の発熱患者等が生じる場合も見据え、各地域の実情に応じて、発熱外来の強化や発熱外来がひっ迫する場合に備えた電話診療・オンライン診療の強化、健康フォローアップセンターの拡充と自己検査キットの確保、相談体制の強化、救急医療のひっ迫回避に向けた取組等を進める。
また、新型コロナウイルス感染症の新たな治療の選択肢であり医師の適応確認の上処方される経口薬含め、治療薬の円滑な供給を進める。解熱鎮痛薬等の入手が困難な薬局等に対しては、厚生労働省の相談窓口の活用を呼びかける。 - 都道府県は、地域の実情に応じた外来医療の強化等の体制整備の計画に基づき、保健医療体制の強化・重点化に取り組む。
- 国民各位への情報提供とともに、感染状況に応じた適切なメッセージを発信することが必要。抗原定性検査キット・解熱鎮痛薬の購入や電話相談窓口などの連絡先の確認等の準備の呼びかけに加え、重症化リスクが低い方の自己検査や地域のフォローアップセンターの活用をより積極的に呼びかける。また、冬場は例年救急医療が逼迫する時期であることから、急な体調不良やけがに備えて「救急車利用マニュアル」の確認や救急車の利用に迷った際のかかりつけ医への相談、#7119などの電話相談窓口の利用、必要なときは救急車を呼ぶことをためらわないことを呼びかける。
- 併せて、新型コロナウイルス感染症と季節性インフルエンザのワクチンについて、接種対象者への接種を進める。
- なお、感染者数が膨大となり医療のひっ迫が生じる場合には、住民や事業者に対する感染拡大防止や医療体制の機能維持に関する更なる協力の要請・呼びかけや、行動制限を含む実効性の高い強力な感染拡大防止措置等が考えられ、状況に応じた対応が必要。
6.サーベイランス・リスク評価等
- 発生動向把握のため、実効性ある適切なサーベイランスの検討を速やかに進めることが必要。また、ゲノムサーベイランスで変異株の動向の監視の継続が必要。
- リスク評価について、新型コロナウイルス感染症に関する病原性、感染力、変異等についての評価を引き続き進めることが必要。
7.効果的な換気の徹底
気温の低下による暖房器具の使用等により、屋内での換気が不十分にならないよう、効果的な換気方法の周知・推奨が必要(エアロゾルを考慮した気流の作り方、気流を阻害しないパーテーションの設置等)。
8.基本的な感染対策の再点検と徹底
以下の基本的感染対策の再点検と徹底が必要。
- 場面に応じた不織布マスクの正しい着用、手指衛生、換気の徹底などの継続・3密や混雑、大声を出すような感染リスクの高い場面を避ける
- 飲食店での会合の際は、第三者認証店等を選び、できるだけ少人数で、大声や長時間の滞在を避け、会話の際はマスクを着用する
- 咽頭痛、咳、発熱などの症状がある者は外出を控える
- 医療機関の受診や救急車の利用については目安を参考にする
- 自宅などにおいて抗原定性検査キット・解熱鎮痛薬の準備や、電話相談窓口などの連絡先の確認等を行う
- できる限り接触機会を減らすために、例えば、職場ではテレワークの活用等の取組を再度推進するなどに取り組む
- イベントや会合などの主催者は地域の流行状況や感染リスクを十分に評価した上で開催の可否を含めて検討し、開催する場合は感染リスクを最小限にする対策を実施する
- 陽性者の自宅療養期間について、短縮された期間中は感染リスクが残存することから、自身による検温などの体調管理を実施し、外出する際には感染対策を徹底すること。また、高齢者等重症化リスクのある方との接触などは控えるよう求めることが必要。
- 症状軽快から24時間経過後または無症状の場合の、食料品等の買い出しなど必要最小限の外出の許容について、外出時や人と接する時は必ずマスク着用、人との接触は短時間、移動に公共交通機関は利用しないなど、自主的な感染予防行動の徹底が必要。
≪参考:オミクロン株とその亜系統の特徴に関する知見≫
- 【感染性・伝播性】
-
オミクロン株はデルタ株に比べ、世代時間が約2日(デルタ株は約5日)に短縮、倍加時間と潜伏期間も短縮し、感染後の再感染リスクや二次感染リスクが高く、感染拡大の速度も非常に速いことが確認されている。なお、報告されているデータによれば、これまでの株と同様に発症前の伝播は一定程度起きていると考えられる。
- 【感染の場・感染経路】
-
国内では、多くの感染がこれまでと同様の機会(換気が不十分な屋内や飲食の機会等)で起きており、感染経路もこれまでと同様、飛沫が粘膜に付着することやエアロゾルの吸入、接触感染等を介していると考えられている。
- 【重症度等】
-
オミクロン株による感染はデルタ株に比べて相対的に入院のリスク、重症化のリスクが低いことが示されている。オミクロン株含め新型コロナウイルス感染症の評価には、疾患としての重症度だけではなく、伝播性や、医療・社会へのインパクトを評価することが必要。
令和3年末からの感染拡大における死亡者は、令和3年夏の感染拡大と比べ、感染する前から高齢者施設に入所している利用者が感染し、基礎疾患の悪化等の影響で死亡するなど、新型コロナが直接の死因でない事例も少なくないことが報告されている。また、新型コロナ発生当初からデルタ株流行期までは、典型的な新型コロナ感染によるウイルス性肺炎によって重篤な呼吸不全を発症する事例が多かったが、オミクロン株流行期には、入院前からの基礎疾患の悪化や入院中の別の合併症の発症など、肺炎以外の疾患が死亡の主たる要因との報告がある。
昨夏の感染拡大では、前回に引き続き、令和3年夏の感染拡大時よりも重症化率の減少や、入院患者に占める高齢者の割合が上昇。さらに、昨夏の感染拡大における死亡者は、令和3年末からの感染拡大と比べ、人工呼吸・ネーザルハイフローの使用率やステロイドの処方率が下がっている。
小児等の感染では内因性死亡が明らかとされた死亡例において、基礎疾患のなかった症例も死亡しており、痙攣、意識障害などの神経症状や、嘔吐、経口摂取不良等の呼吸器症状以外の全身症状の出現にも留意が必要といった実地調査結果の報告がなされている。
昨年7・8月の自宅での死亡事例においては、同時期の死亡者全体の傾向と同様、70歳以上の者が約8割を占め、新型コロナ以外の要因による死亡事例も多いことが示唆される。自治体においては、診療・検査医療機関をはじめとする外来医療体制や健康フォローアップ体制の整備等が進められており、引き続き、自宅療養者への必要な医療の提供に努めることが重要。
- 【ウイルスの排出期間】
-
国内データによれば発症後10日目までは感染リスクが残存し、発症後7日目までが感染力が高く、5日間待機後でもまだ3分の1の患者が感染性のあるウイルスを排出している状態。8日目(7日間待機後)になると、多くの患者(約85%)は感染力のあるウイルスを排出しておらず、当該ウイルスを排出している者においても、ウイルス量は発症初期と比べ7日目以降では6分の1に減少したとの報告がある。
- 【ワクチン効果】
-
従来型ワクチンについては、初回免疫によるオミクロン株感染に対する感染予防効果や発症予防効果は著しく低下する。入院予防効果については、半年間は一定程度保たれているものの、その後50%以下に低下することが報告されている。一方で、3回目接種によりオミクロン株感染に対する感染予防効果、発症予防効果や入院予防効果が回復することや、3回目接種後のワクチン効果の減衰についても海外から報告されている。 オミクロン株対応ワクチン(BA.4-5対応型)については、接種後0-2か月(中央値1か月)での発症予防効果が認められたと報告されている。
- 【オミクロン株の亜系統】
-
引き続き、世界的にBA.5系統が主流となっているが、世界各地でスパイクタンパク質に特徴的な変異を有するオミクロンの亜系統、及び組換え体が複数報告されており、BQ.1系統(BA.5.3系統の亜系統)、XBB系統(BJ.1系統(BA.2.10系統の亜系統)とBM.1.1.1系統(BA.2.75.3系統の亜系統)の組換え体)等、感染者数増加の優位性が指摘されている亜系統もある。欧州では、BQ.1系統の占める割合が増加しており、国内でもBQ.1系統の占める割合が増加しつつある。また、米国ではXBB系統の亜系統であるXBB.1.5系統が増加傾向にある。WHO等によると、これらの変異株について、免疫逃避から感染者数増加の優位性につながっている可能性は指摘されているが、これまでに得られた情報によると、XBB.1.5系統の感染性や重症度に関する疫学的、臨床的な知見はない。新たなこれらの亜系統や組換え体の特性について、引き続き、諸外国の状況や知見を収集・分析するとともに、ゲノムサーベイランスによる監視を続けていくことが必要。