![]() PDF版(16ページ:750kb)
PDF版(16ページ:750kb)
国立感染症研究所 感染症疫学センター
同 ウイルス第三部
※本Q&Aは、先天性風疹症候群の赤ちゃんの保護者の皆様からのご相談を受ける市区町村、保健所等の担当者にご利用いただくことを想定して作成したものです。
Q1. 先天性風疹症候群とはどんな病気ですか?
風疹に対する免疫が不十分な妊娠初期の女性が風疹ウイルスに感染すると、胎児も風疹ウイルスに感染し、難聴、心疾患、白内障、そして精神や身体の発達の遅れ等の症状をもった赤ちゃんがうまれる可能性があります。赤ちゃんのこれらの病気を先天性風疹症候群といいます。ただし、これらのすべての症状をもつとは限らず、気がつくまでに時間がかかることがあります。
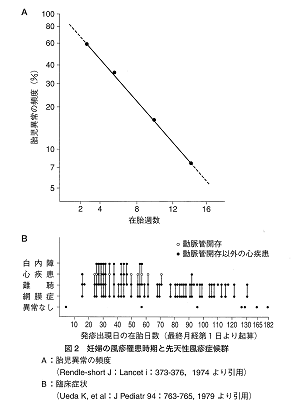
下の図表に示したように、先天性風疹症候群を発症する可能性は、妊婦が風疹に罹患した時期により違いがあります。胎児に異常が認められる頻度は、妊娠週数に相関しています[1]。また、症状も妊娠2か月頃までは眼、心臓、耳のすべてに症状を持つことが多いですが、それを過ぎると難聴と網膜症のみを持つことが多くなります。妊娠20週以降では異常なしのことが多いと報告されています[2]。
(日本小児感染症学会編: 日常診療に役立つ小児感染症マニュアル2007 より)

(参考文献10から引用翻訳)
先天性風疹症候群の予防のためには、妊娠を予定又は希望する女性は、妊娠前に予防接種を受けることが最も重要です。また、妊婦への感染の可能性を減らすため、妊婦の周囲の方をはじめ、男性を含めたより多くの方が予防接種を受けておくことが望ましいです。(ただし妊娠中の女性は風疹の予防接種を受けることはできません)
参考:感染症の話(IDWR 2013年5月一部更新)
http://www.niid.go.jp/niid/ja/kansennohanashi/429-crs-intro.html
Q2. 先天性風疹症候群の診断のためには、どんな検査がいつ行われますか?
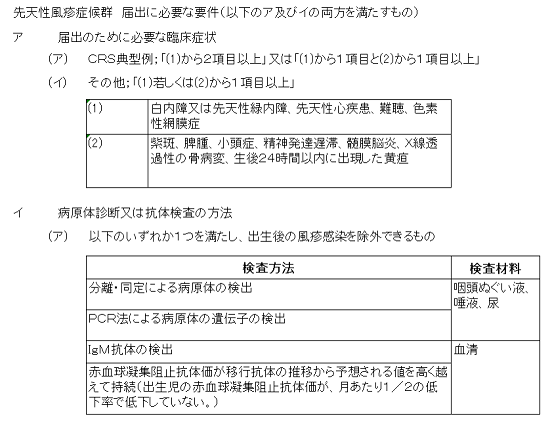
感染症法上の5類感染症の一つである先天性風疹症候群の届出のためには、病原体診断や抗体検査により出生後に風疹ウイルスに感染した可能性を除外し、お母さんの胎内で風疹ウイルスに感染したことが証明されなければなりません。厚生労働省の定める先天性風疹症候群の届出基準を参照してください。
先天性風疹症候群の可能性がある場合には、出生後すぐ、あるいは、発育の過程で先天性風疹症候群を疑った時点で、できるだけ速やかに検査することが重要です。
風疹ウイルスの感染を証明するには以下の方法があり、届出には以下のいずれか1つ以上を満たすことが必要です。
- ① 風疹ウイルスを直接検出する。
先天性風疹症候群の赤ちゃんの咽頭ぬぐい液、唾液、尿から風疹ウイルスを直接分離する方法です。ただし、どこでも実施可能な検査法ではありません。保健所を通して地方衛生研究所や国立感染症研究所で主に行われている検査方法です。先天性風疹症候群の赤ちゃんからは長期間ウイルスが検出されていますが個人差があります。検査は先天性風疹症候群を疑ったらなるべく早い方がよいでしょう。
- ② 風疹ウイルスの遺伝子を検出する。
PCR法という方法で風疹ウイルスそのものではなく、その遺伝子を検出します。感度が高い方法のため、微量のウイルス遺伝子を検出することができます。咽頭ぬぐい液、唾液、尿から検出するのが一般的ですが、中には白内障の眼の水晶体から検出されることもあります。この方法も、どこでも実施可能な検査ではありません。感染症の研究機関や一部の医療機関などで行われている検査方法です。
- ③ 風疹ウイルスに対する抗体を検査する。
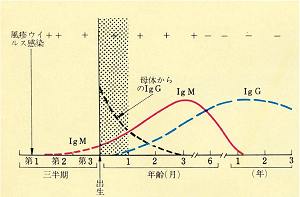
この方法は健康保険適用がありますので、どこの医療機関でも実施可能です。病院内あるいは民間の検査センター等で検査が行われています。風疹ウイルスに対する抗体の中には、IgM抗体とIgG抗体があります。IgM抗体は、感染症の急性期に体内で産生される抗体です。通常、風疹にかかると、症状が出始めて4~5日ほど経過すると血液検査でIgM抗体が陽性となりますが、先天性風疹症候群の赤ちゃんの場合は、お母さんの胎内にいる時に風疹ウイルスに感染しているため、出生直後の赤ちゃんの血液検査、あるいは臍帯血の検査でIgM抗体が陽性になります。IgM抗体は出生時から陽性で、しばらくの間抗体価は上昇しますが、その後低下し、1歳頃までには陰性となります(下図参照)。個人差はありますが、生後6か月~1歳頃まで陽性が続くことがあるとされています[3,4]。このような所見は先天性風疹症候群に特徴的で、診断する上で重要な根拠となります。
IgG抗体は、急性期からやや遅れ、回復する時期(回復期)に体内で産生される抗体です。通常、風疹にかかった場合、症状が出始めてすぐと回復期(約2週間後)の2回血液検査を行い、ペア血清で抗体価を比較して、風疹ウイルス感染の診断を行います。
風疹ウイルスに対する免疫を持ったお母さんから生まれた赤ちゃんは、出生直後にはお母さんから胎盤を通して移行した風疹ウイルスに対するIgG抗体(これを移行抗体と呼びます)を受け継いでいるのですが、そのIgG抗体の値は出生後徐々に下がってくるものです。しかし、先天性風疹症候群の赤ちゃんの場合、出生直後よりIgG抗体の値は高く、さらに長く続くのが特徴で、生後6か月の時点でも95%の赤ちゃんで陽性のままです[3]。生後6か月を過ぎてもIgG抗体の値が高い所見は先天性風疹症候群を疑う根拠となります。
IgG抗体と同様に、赤ちゃんの赤血球凝集抑制抗体価(HI抗体価)を測定することでも診断できます。お母さんからの移行抗体から予想される値より高く、さらに長く持続している(赤ちゃんのHI抗体価が、1か月あたり1/2の低下率で低下していない)場合も先天性風疹症候群が疑われます。
Krugman’s Infectious Diseases of Children から引用翻訳
参考:厚生労働省 先天性風疹症候群届出基準
http://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou11/01-05-10.html
Q3. 妊娠中に風疹ウイルスに感染した可能性がある妊婦さんのその後の受診場所やカウンセリングについて教えてください。
Q1に記載したように、風疹ウイルスに感染した妊娠週数によって胎児に認められる症状の種類やその頻度に違いがあります。また、妊婦が風疹ウイルスに対する抗体を持っていたか否かによっても違ってきますので、まずかかりつけの産婦人科の先生に電話などでよく相談しましょう。
その次に、その症状が本当に風疹なのかどうかを確認する必要があります。Q4の1)を参考に、産婦人科の先生から紹介された内科あるいは皮膚科、あるいはかかりつけの内科あるいは皮膚科を受診して、風疹かどうかの検査診断を受けましょう。
その後、必要と考えられる場合には、羊水などを用いた検査により胎児への先天的な風疹ウイルスの感染の有無を確認することがあります。しかしながら、羊水検査の過程で流産を起こすリスクも一定程度ありますので、検査の実施は慎重に検討されるべきです。また、検査可能な施設は全国で限られています。詳しくは、「風疹流行および先天性風疹症候群の発生抑制に関する緊急提言(厚生労働科学研究費補助金 新興・再興感染症研究事業 風疹流行にともなう母児感染の予防対策構築に関する研究班作成)」にある2次相談窓口に、かかりつけの産婦人科の先生から相談していただくのが良いでしょう。

Q4. 子どもが先天性風疹症候群ではないかと不安な妊婦さんから相談がありました。どうしたらいいでしょうか。
1)妊婦に風疹を疑わせる症状があった場合
妊婦に風疹ウイルスの感染を疑わせる症状があった場合、Q3を参考に、直ちにかかりつけの産婦人科を受診するのではなく、まずかかりつけの産婦人科の先生に電話などでよく相談しましょう。あるいは保健所に連絡して、その後どのようなことが必要かについて助言を得ましょう。特に、これまで風疹含有ワクチンの接種歴がない方で、過去3週間以内に風疹患者さんとの接触歴がある場合には、感染を受けている可能性があります。まず、その症状が風疹かどうかを確認するための検査が必要です。
風疹は、感染症法上の5類感染症全数届出疾患ですので、風疹と診断した医師は最寄りの保健所に届出の義務があります。医師は、臨床症状の3つ(ア 全身性の小紅斑や紅色丘疹、イ 発熱、ウ リンパ節腫脹)を満たすことで臨床診断例として最寄りの保健所への届出ができますが、妊婦の咽頭ぬぐい液、血液、尿からの風疹ウイルスあるいは風疹ウイルス遺伝子の検出や、風疹ウイルスに対する抗体の検出(免疫の有無)などの検査診断を行うことが強く勧められます。
風疹ウイルスあるいは風疹ウイルス遺伝子の検出については、Q2の①および②を参照してください。風疹ウイルスに対するIgM抗体価を測定する場合、発疹出現後早期は陽性になっていないことがあるので、発疹が出て4日未満の検査結果が陰性であっても、風疹を否定できません。そのため、IgM抗体価の測定は発疹出現後4日以降に行うことでより確実になります。採血した検体は、検査センターに保存をお願いしておきましょう。その後回復期(症状が出てから2週間程度あけて)にもう一度採血をして、急性期と回復期のペア血清で、風疹のHI抗体価あるいはIgG抗体価が陽転あるいは有意上昇しているかどうかを確認します。
HI価とEIA価の相関は、国立感染症研究所のホームページに掲載している「HI価とEIA価の相関性および抗体価の読み替えに関する検討」を参照してください。
風疹である場合、発疹出現前後6日は周りへの感染性を有しますので、他の妊婦への接触は避けましょう。風疹による血小板減少性紫斑病や脳炎は、先天性風疹症候群とは別に風疹の急性合併症として起こりえる、頻度が少ないものの重篤な疾患です。妊婦は特に注意しましょう。重要なこととして、風疹ウイルスに感染した妊婦から生まれた赤ちゃんがすべて先天性風疹症候群を発症するものではありません。先天性風疹症候群は、通常は妊娠20週未満で風疹ウイルスに感染したことが明らかな場合に、その発生を考慮する必要がある疾患です。
参考:厚生労働省 風疹届出基準
http://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou11/01-05-14-02.html
国立感染症研究所ウイルス第三部/感染症疫学センター:HI価とEIA価の相関性および抗体価の読み替えに関する検討
http://www.niid.go.jp/niid/images/idsc/disease/rubella/RubellaHI-EIAtiter.pdf
2)妊娠中に風疹の典型的な症状がない場合
風疹ウイルスに感染しても、15~30%程度の方は無症状の場合があることに注意しなければなりません。特に、妊娠期間中に測定された風疹抗体価が陰性または低値で、過去3週間以内に風疹患者との接触歴が明らかな場合、また妊娠期間中に測定された風疹抗体価が非常に高値を示しており、最近、風疹ウイルスに曝露した可能性が否定できない場合などは、より慎重な対応が望まれます。また、風疹とよく似た疾患で、風疹との鑑別を要する感染症としては、現在、数は少なくなりましたが麻疹(はしか)や、妊娠中に感染すると胎児水腫を起こすことがあるパルボウイルスB19感染症である伝染性紅斑(リンゴ病)があります。
参考:風疹流行および先天性風疹症候群の発生抑制に関する緊急提言(厚生労働科学研究費補助金 新興・再興感染症研究事業(研究代表者:岡部信彦)分担研究班「風疹流行にともなう母児感染の予防対策構築に関する研究(班長:平原史樹)」)https://idsc.niid.go.jp/disease/rubella/rec200408rev3.pdf
Q5. 先天性風疹症候群と診断された赤ちゃんの保護者に対して、出産して退院後、どのような支援制度がありますか。
自治体には様々な子育て支援制度があります。ただし、自治体によって制度がそれぞれ異なっていますので、まず、赤ちゃんの主治医である小児科医や病院の地域連携室とお住まいの自治体・保健所の担当者との間で、密に連携をとることが大切です。
なお、新生児期から赤ちゃんによっては長期(数か月)にわたり風疹ウイルスが検出されることがありますので、小児科の主治医とよく相談のうえ,Q7 ~15の注意事項についてもあわせて情報提供をお願いします。
・小児医療費補助制度;医療保険の適用となる医療費が助成対象となります。助成対象となる年齢(学年)や窓口における自己負担金、所得制限の有無などは、実施主体である市区町村によって異なります。
・特別児童扶養手当;精神又は身体に障害を有する児童について手当を支給することにより、これらの児童の福祉の増進を図ることを目的にしています。上記については、住所地の市区町村の窓口へお問い合わせください。
・障害児福祉手当;重度の障害を持つ児に対して、その障害のために必要となる精神的、物質的な特別の負担を軽減するための一助として、手当を支給することにより、重度の障害を持つ児の福祉の向上を図ることを目的にしています。上記については、住所地の市区町村の窓口へお問い合わせください。
・小児慢性特定疾患治療研究事業;先天性風疹症候群自体は小児慢性特定疾患の医療費助成対象外ですが、先天性心疾患を合併している場合、その重症度によって先天性心疾患が医療費の助成対象となることがあります。詳細は最寄りの保健所にお問い合わせ下さい。
・育成医療;体の障害を取り除いたり、軽くするための治療(手術等)によって確実に効果が期待できる児等(18歳未満)に対して、その医療費の支給を行うもので、先天性風疹症候群に合併する先天性心疾患や白内障等が対象となります。詳細は住所地の市区町村の窓口にお問い合わせください。
・補聴器の公費助成:障害者総合支援法に基づき、難聴の程度に応じて公費助成が受けられる制度(補装具費給付制度)があります。詳しくは住所地の市区町村の福祉担当課にお問い合わせください。
市区町村によって一部その呼称やサービス内容に違いがあります。またお子さんが抱える障害の種類や程度によっても受けられる支援が違いますので、まずは市区町村の担当窓口にお問い合わせ下さい。
Q6.先天性風疹症候群の予後について教えてください。
予後については、症状の種類、重症度によって異なります。先天性風疹症候群の赤ちゃんは先天性心疾患、白内障や緑内障、難聴といった症状を持つことが多いわけですが、治療・療育についてはかかりつけの小児科医に、症状によっては小児循環器科、眼科、耳鼻咽喉科の専門医によく相談してください。
Q7. 先天性風疹症候群の赤ちゃんから周囲の人に風疹ウイルスを感染させることはありますか?
先天性風疹症候群の赤ちゃんの咽頭ぬぐい液、唾液、尿からは長期間風疹ウイルスが検出され続けますので、その間は周りの人に感染させる可能性があります。入院中の先天性風疹症候群の赤ちゃんから、他の赤ちゃんや入院中の妊婦さん、出産直後のお母さんへ風疹ウイルスを感染させてしまう可能性がありますので、個室に入院することが勧められていますが [5,6]、施設構造上の制約等により難しい場合には、飛沫感染や接触感染予防を考慮して、他の赤ちゃん等、風疹に対して十分な免疫を持たない人との距離を十分保ち、接触を避けるようにします。
医療機関や自宅で、風疹に対する免疫を持たない人が抱くなど、密接に接すると感染する可能性があります。一方、先天性風疹症候群は空気感染する疾患ではないため、同じ空間(部屋など)にいるだけで感染することはありません。
先天性風疹症候群の赤ちゃんのきょうだいについては1歳を過ぎてすぐに麻疹風疹混合ワクチン(MRワクチン)の接種を受けておくことが大切です。
ただし、次の(ア)~(ウ)のいずれかを満たしている家族等については、感染する可能性はほとんどないでしょう。
- (ア) 過去に風疹にかかったことがあり、検査でもかかったことが確認されている
- (イ) 血液検査で風疹に対する十分な免疫が確認されている
- (ウ) 風疹含有ワクチン[風疹ワクチン、MRワクチン、麻疹おたふくかぜ風疹混合ワクチン(MMRワクチン)]を受けた記録が2回以上ある
先天性風疹症候群の赤ちゃんから風疹ウイルスが検出されている期間は、同年代の子どもだけではなく、他の保護者や妊婦も、風疹に対する免疫がない方については、密接に触れ合うと感染してしまう可能性があります。風疹含有ワクチンの接種歴がなく、風疹にかかったことのない子どもや成人(特に30~40代の男性は免疫を持たない人が約2割程度います)、免疫が不十分な妊娠希望女性、妊娠中の女性は、密接な接触はしない方がよいでしょう。
生後3か月以降の検査で1か月以上の間隔をあけて、連続して2回風疹ウイルスが検出されていないことが確認できれば、周りの人への感染性はまずないと考えられます。
また、保健師や看護師等医療関係者は、先天性風疹症候群の赤ちゃんのケアをする、しないに関わらず、様々な赤ちゃんのケアをする立場にある方ですので、風疹に限らず、水痘、麻疹、おたふくかぜ等ワクチンで予防できるウイルス性疾患の予防に必要な免疫を持っておくことが大切です。
Q8. 周りの人への感染性はいつまでありますか?
先天性風疹症候群の赤ちゃんの飛まつ(咳やくしゃみ、発語などで飛ぶしぶき)や尿からは、長期間風疹ウイルスが検出されます。生後1か月で風疹ウイルスが検出されなくなる場合もあれば、1年以上にわたり検出され続ける場合もあります。長い場合は、4歳を過ぎて風疹ウイルスが喉(のど)の粘膜から検出されたという報告がありますが[7]、このように長期間風疹ウイルスが検出されることは稀なことと考えられます。
先天性風疹症候群の赤ちゃんの1歳時の検査で、唾液から風疹ウイルスが検出されていたのは10%前後であったという報告が複数あること[3,8-10]などから、少なくとも1歳までは感染性があるものとして周囲への感染防護の対策(Q9~Q11を参照)を行っておくことが必要と考えられますが、家族の場合は、妊婦が感染した時期に免疫がない家族も感染していることが多く、風疹の免疫を持っていないことは稀と考えられます。抗体検査で風疹に対する免疫の有無を調べて、もし抗体陰性あるいは不十分な場合は、風疹含有ワクチン(麻疹風疹混合ワクチンあるいは風疹ワクチン)を接種して風疹に対する免疫をつけておけば安心して普通に生活することが可能です。同様に風疹に対する免疫を持っている人については、何も心配なく普通に赤ちゃんと接することができます。なお、風疹ウイルスあるいは風疹ウイルス遺伝子が咽頭ぬぐい液や唾液や尿から検出されるかどうかの確認については、保健所を通して地方衛生研究所あるいは国立感染症研究所で実施可能です。その場合は、生後3か月以降で複数回検査を行います(Q7を参照)。
Q9. 自宅での生活で特別に注意することはありますか?
先天性風疹症候群の赤ちゃんは生まれてから数か月間、長い場合1年以上風疹ウイルスが咽頭ぬぐい液、唾液、尿から検出される場合があります。
先天性風疹症候群はお母さんが妊娠20週頃までに風疹ウイルスに感染したことによって赤ちゃんが発症する病気のため、お母さんは既に免疫を持っており、お母さん自身は感染予防に特別な配慮は不要です。ただし、赤ちゃんのおむつを替えた後の手洗いは忘れないようにしましょう。赤ちゃんの飛まつ(咳やくしゃみ、発語などで飛ぶしぶき)や唾液、尿には風疹ウイルスが含まれていることを知って育児をすることで、周りにいる免疫を持たない人への配慮につながります。
一方、お父さんあるいはきょうだいについては、風疹ウイルスに対する免疫を持っていない可能性がありますが、妊娠中のお母さんが感染した時期に感染していることが多く、風疹の免疫を持っていないことは稀と考えられます。抗体検査で風疹に対する免疫の有無を調べて、もし抗体陰性あるいは不十分な場合は、風疹含有ワクチン(麻疹風疹混合ワクチンあるいは風疹ワクチン)を接種して風疹に対する免疫をつけておけば安心です。
1歳児の場合は、速やかに第1期の定期接種として麻疹風疹混合ワクチン(MRワクチン)を受けておくことが重要です。もし2歳以上で第1期のMRワクチンを受けていない場合は、第2期のMRワクチン接種年齢(小学校入学前1年間の幼児:6歳になる年度)を待たずに任意接種として速やかにMRワクチンを受けることが奨められます。
また、1回の接種では免疫がついていないことが5%程度ありますので、①3か月程度あけて2回目のワクチンを受けておく方法、②接種後6週間程度経った頃に血液検査を受けて、風疹の抗体が陰性であった場合は、2回目のワクチンを受ける方法が奨められます。第2期の接種年齢の場合は、速やかにMRワクチンを受けてください。第2期の接種年齢を過ぎていて、まだ2回のワクチンが済んでいない場合は、任意接種として速やかに合計2回のMRワクチンの接種を受けておくことが奨められます。
一方、風疹の罹患歴がある場合でも、検査を行わずに症状のみの臨床診断では風疹ではない場合も少なからずありますので、風疹ウイルスに対する免疫を持っていることを確認することが大切です。風疹ウイルスに対する抗体の有無を血液検査によって確認することで風疹に対する免疫の有無が調べられます。血液検査は数千円の費用がかかりますが、一般の医療機関でも可能です。
MRワクチン(あるいは風疹ワクチン)の接種を2回済ませていることが記録に残っている場合、または風疹にかかったことがあって、血液検査で風疹の抗体陽性が確認されている場合は、何も心配なく普通に赤ちゃんと接することができます。
ただし、MRワクチンあるいは風疹ワクチンを受けることができない(いわゆる禁忌となる)基礎疾患をお持ちの方の場合、先天性風疹症候群の赤ちゃんの飛まつや唾液、尿に接触しないような配慮が必要となります。
Q10. 自宅でのおむつの処理はどうしたらよいですか?
先天性風疹症候群の赤ちゃんの尿からは長期間風疹ウイルスが検出されることがあります。風疹ウイルスが検出されている期間は尿からも感染する可能性があり、おむつ交換をする場合は注意が必要ですが、風疹に対する免疫を持っていれば特に心配は要りません。おむつ交換後には手洗いを丁寧に行いましょう。
また、可能であれば使い捨てのできる紙おむつの使用が望まれますが、交換した後のおむつはビニール袋などにくるみ、その後、各自治体の取り決め(可燃物か不燃物かの区分:多くの場合は可燃物として)に従って廃棄して下さい。おむつ自体に対する特別な消毒は不要です。もし、布おむつを使用する場合は、Q11を参照してください。
生後3か月以降に1か月以上の間隔をあけて、風疹ウイルスが検出されないことが連続して2回確認されれば、感染性はないものと考えられます。
Q11. 衣類の洗濯は他の子どものものと一緒でもよいですか。
先天性風疹症候群の赤ちゃんの咽頭ぬぐい液、唾液、尿から風疹ウイルスが検出されている間は、洗濯前の赤ちゃんの衣類を扱った後に手洗いを行いましょう。
Q7の(ア)〜(ウ)を満たしておらず、風疹ウイルスに対する免疫が不十分な方は洗濯前の衣類に直接触れないようにするのが良いでしょう。
風疹ウイルスは、一般的な洗浄において感染性を失い洗い流されてしまいますので、洗濯後の衣類に感染性はありません。他の子どものものと一緒に、普通に洗濯をすることで構いません。
Q12. 保育所に入所できますか?
先天性風疹症候群の赤ちゃんの場合、風疹にかかった子どもたちと比べて、長期間、咽頭ぬぐい液、唾液、尿から風疹ウイルスが検出されるのが特徴です。先天性風疹症候群の赤ちゃんから、周りの人に感染してしまった例も多く報告されています[8,11-13]。
通常、風疹ウイルスに対する免疫を持っているお母さんから生まれた赤ちゃんは、生後6か月頃までは風疹ウイルスに対する抗体を持っています。これを移行抗体といいます。しかし、0歳後半になるとお母さんからの移行抗体はなくなっていきます。また、風疹ウイルスに対する免疫がないお母さんから生まれた赤ちゃんはそもそも移行抗体を持っていません。そのため、保育所にいるそのような赤ちゃんは風疹ウイルスに感染する可能性があります。
生後3か月以降の検査で1か月以上の間隔をあけて連続して2回の検査で咽頭ぬぐい液、唾液や尿から風疹ウイルスが検出されないことが確認できれば、周りの人への感染性はまずないと考えられますので、保育所への入所は可能と考えられます[4]。ただし、心臓や目、耳などに障害を持っている場合がありますので、その病気を診てもらっている主治医の先生に、保育所での集団生活について事前に相談しておくことが大切です。
咽頭ぬぐい液、唾液や尿から風疹ウイルスが検出されている場合、あるいは検査による確認を待たずに、保育所への入所を希望され、市町村担当課で判断がつかない場合は、厚生労働省雇用均等・児童家庭局保育課にご相談ください。
Q13.先天性風疹症候群の赤ちゃんの外出に制限はありますか?
外出は赤ちゃんにとっては楽しみである一方、体力的には負担になることもあります。赤ちゃんの体の症状に合わせた対応が必要となってきます。外出については、主治医の先生と相談してみることが大切です。
先天性風疹症候群は空気感染する病気ではなく、同じ空間(部屋など)にいるだけで感染することはありませんので、外出だけで周りに感染を広げてしまうことはありません。近くへの散歩などの外出を控える必要はありません。ただし、風疹ウイルスが咽頭ぬぐい液、唾液、尿から見つかっているような場合には(Q7,Q8を参照)、外出の際には、周囲の人への感染について、密接に接することを避けるなどの注意を払う必要があります。特に、風疹ウイルスに対する免疫がない可能性がある乳児や、妊婦が多く集まる場所への外出はできるだけ避けた方が良いでしょう。
すべての赤ちゃんに共通のことですが、外出先でのおむつ交換時には、Q10に記載されているように交換後の手洗いに加えて、持参したビニールシートをおむつの下に敷くなどして、尿などで周囲を汚さないよう他の方へ配慮することも大切です。使用済みの使い捨てのおむつはビニール袋に入れて、Q10に従って廃棄してください。唾液や尿などがついた衣類は、持参したビニール袋に入れて自宅に持ち帰り、Q11の要領で洗濯をすれば心配ありません。
Q14. 乳幼児健診・歯科健診・予防接種など集団の場ではどのように対応すれば良いですか?
先天性風疹症候群の赤ちゃんの咽頭ぬぐい液、唾液あるいは尿からは、長期間風疹ウイルスが検出されます。風疹ウイルスが検出されている間は、飛まつ(咳やくしゃみ、発語などで飛ぶしぶき)や唾液、尿から周りの人に感染させてしまう可能性があります。生後3か月以降の検査で1か月以上の間隔をあけて連続して2回の検査で咽頭ぬぐい液、唾液や尿から風疹ウイルスが検出されないことが確認できれば、周りの人への感染性はまずないと考えられますので、特別な対応は不要です。
もし風疹ウイルスが検出されている時期に保健所や医療機関を受診される場合は、風疹ウイルスに対する免疫を持たないか、免疫が不十分な人で、風疹の予防接種を受けることができない基礎疾患を持っている人、特に妊娠を希望している女性や妊婦には配慮が必要になります。受診前に先天性風疹症候群の赤ちゃんの保護者の方と、主治医あるいは保健所の担当者の間で、受診の時期や場所などについて、あらかじめ相談をしておくと安心です。
先天性風疹症候群の赤ちゃんが乳幼児健診、歯科健診、予防接種などを集団でうける場合、担当する関係者(医師、歯科医師、看護師、保健師、助産師、歯科衛生士等)は風疹ウイルスに対する免疫を持っている方が担当します。医療関係者については、先天性風疹症候群の赤ちゃんの担当をする、しないに関わらず、風疹の免疫をあらかじめ持っていることが大切です。
Q15. 先天性風疹症候群の赤ちゃんの自宅に訪問をする保健師、訪問看護師などの感染防止はどのようにすればよいでしょうか。
保健師や看護師等医療関係者は、先天性風疹症候群の赤ちゃんのケアをする、しないに関わらず、様々な赤ちゃんのケアをする立場にある方ですので、風疹に限らず、水痘、麻疹、おたふくかぜ等ワクチンで予防できるウイルス性疾患には免疫を持っておくことが大切です。
風疹ウイルスが咽頭ぬぐい液、唾液、尿などから検出されている先天性風疹症候群の赤ちゃんから周りにいる医療関係者に感染したという報告があることから[8,11-13]、入院中の先天性風疹症候群の赤ちゃんに対する治療・看護・療育には風疹ウイルスに対する免疫を保有している医療関係者が担当する必要があります[4]。先天性風疹症候群の赤ちゃんの自宅に訪問する保健師、訪問看護師も同様に感染予防策についての知識を持ち、自らは風疹に対する免疫を保有していることが必要です。その上で、他に風疹ウイルスに対する抗体を持たない方にも連続して接触する可能性を考えて、自宅への訪問時に赤ちゃんをお世話する際には、エプロンなどを着用し、お世話の前後で手洗いを丁寧に行うようにしましょう。赤ちゃんのお世話をする前後の手洗いは、先天性風疹症候群の赤ちゃんに限ったことではなく、すべての赤ちゃんの訪問時に必要です。
風疹ウイルスは消毒用エタノールで不活化されます。唾液や尿が付着した衣類などは、一般的な洗浄において感染性を失い洗い流されてしまいますので、洗濯後の衣類に感染性はありません。80℃10分の熱水処理もウイルスの不活化に有効とされています。
Q16. 定期予防接種(ヒブ、小児用肺炎球菌、三種混合、四種混合、ポリオ、BCG等)を受けてもよいですか。また、1歳になったら麻疹風疹混合ワクチン(MRワクチン)を接種すべきですか。
基本的に、定期接種・任意接種を含めて、すべての予防接種を受けることが可能です。ただし、先天性風疹症候群の赤ちゃんは様々な基礎疾患を持っていることがありますので、その病気を診て貰っている主治医に予防接種の可否についてよく相談してください。
基礎疾患が安定している場合は、予防接種を受けることができます。また、1歳になったら麻疹予防の観点から、麻疹含有ワクチン(MRワクチンも接種可能)を受けることが大切です。
※ 本Q&Aの作成に際しましては、厚生労働科学研究費補助金新型インフルエンザ等新興再興感染症研究事業「ワクチン戦略による麻疹および先天性風疹症候群の排除、およびワクチンで予防可能疾患の疫学並びにワクチンの有用性に関する基礎的臨床的研究(研究代表者:大石和徳)」の研究分担者である、福岡市立西部療育センター長 宮崎千明先生(小児科学)、横浜市立大学大学院医学系研究科産婦人科学教授 平原史樹先生にご指導・ご協力を頂きました。
参考文献
-
Rendle-short J.(1964): MATERNAL RUBELLA. THE PRACTICAL MANAGEMENT OF A CASE. Lancet i:373-376.
-
Ueda K, et al.(1979): Congenital rubella syndrome: correlation of gestational age at time of maternal rubella with type of defect. J Pediatr 94: 763-765.
-
Plotkin SA, Cochran W, Lindquist JM, Cochran GG, Schaffer DB, et al. (1967) : Congenital rubella syndrome in late infancy. JAMA 200: 435-441.
-
CDC. Chapter 15 (2012): Congenital Rubella Syndrome. Manual for the Surveillance of Vaccine-Preventable Diseases (5th Edition)
-
Gershon AA, Hotez PJ, Katz SL. (2003) : Krugman’s Infectious disease of children (11th ed.): Mosby.
-
Cherry JD. (2009): Rubella virus. In: Textbook of Pediatric Infectious Diseases (6th ed.): Feigin RD, Cherry JD, Demmler-Harrison GJ, Kaplan SL (Eds), Saunders, Philadelphia.
-
Shewmon DA, Cherry JD, Kirby SE (1982) : Shedding of rubella virus in a 4 1/2-year-old boy with congenital rubella. Pediatr Infect Dis J: 342-343.
-
Cooper LZ, Krugman S.(1966) : Diagnosis and management: congenital rubella. Pediatrics 37:335-8.
-
Lindquist JM, Plotkin SA, Shaw L, Gilden RV, Williams ML (1965) : Congenital rubella syndrome as a systemic infection. Studies of affected infants born in Philadelphia, U.S.A. Br Med J 2: 1401-1406.
-
Maldonado YA. (2012) : Rubella virus. In: Principles and Practice of Pediatric Infectious Diseases (4th ed.): Long SS, Pickering LK, Prober CG (Eds). Elsevier, Churchill Livingstone.
-
Schiff GM, Dine MS.(1965):Transmission of rubella from newborns. A controlled study among young adult women and report of an unusual case. Am J Dis Child. 110:447-51.
-
Cooper LZ, Krugman S. (1967): Clinical manifestations of postnatal and congenital rubella. Arch Ophthalmol. 77:434-9.
- Greaves WL, Orenstein WA, Stetler HC, et al. (1982):Prevention of rubellatransmission in medical facilities. JAMA 248(7):861-4.