(2024年6月5日 改訂)
ブルーリ潰瘍(Buruli ulcer)とは細菌の一種である抗酸菌のMycobacterium(M.) ulcerans、またはその近縁のM.ulcerans subsp. shinshuenseが原因で発症する、潰瘍などの皮膚病変を主症状とする感染症である。
「ブルーリ潰瘍」の名前の由来
アフリカのウガンダのブルーリ地方で「大きな皮膚潰瘍」の患者が多くいたことから「ブルーリ潰瘍」といわれてきた。その後西アフリカ地域をはじめオーストラリア、メキシコなどでも報告されてきた。日本では1980年にブルーリ潰瘍症例が報告され、その後患者が増えてきた。
原因菌、M. ulcerans およびM. ulcerans subsp. shinshuenseの性状
両菌の主な性状を表1に示した。通常は環境中(土中や水中などと考えられる)にいる菌で、至適温度は30-33℃だが、25℃程度の室温でも増殖可能。日本の患者から検出された原因菌はすべてM. ulcerans subsp. shinshuenseである。
| 表1. M. ulcerans 及びM. ulcerans subsp. shinshuense の性状 |
| 培養 | :28−34℃(30−33℃が至適温度) :約4週間(slow grower)(小川培地) |
| 光発色 | :非光発色菌(non-photochromogenic) (M. u 2)) :暗発色菌(scotochromogenic)(M.u subsp. s 3)) |
| 培養コロニー | :黄色(rough, ラフ) |
| ウレアーゼ活性 | :陰性(M. u)、陽性(M.u subsp. s) |
| ナイアシン産生 | :陰性(一部の菌では陽性あり) |
| 毒素 | :mycolactone産生 |
| DDH 1) | :M. marinum にスポット(交叉反応あり) |
1)DDHマイコバクテリア‘極東’(極東製薬工業)での検査
2)M. ulcerans
3)M. ulcerans subsp. shinshuense
感染経路
ブルーリ潰瘍の感染経路は、未だ不明である。これまでの疫学調査では、川辺や池、湿地などの周辺の住民に患者が多いことが知られている。菌を持っている動物(保菌動物)や媒介生物などに関しては諸説あり、今後のさらなる調査が必要である。ヒトからヒトへの感染は報告されていない。
毒素マイコラクトン
菌はマイコラクトン(mycolactone)という毒素を産生する。この毒素は細胞傷害性に働き、免疫抑制作用があり、さらに細胞を壊死させるために皮膚潰瘍を形成する。また末梢神経のシュワン細胞を障害するために潰瘍になっても患者は痛みをほとんど自覚しない。
臨床症状
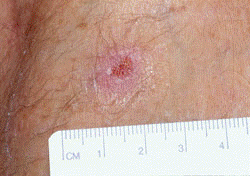
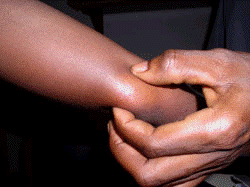
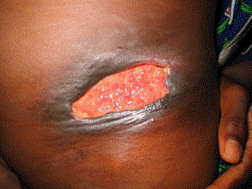
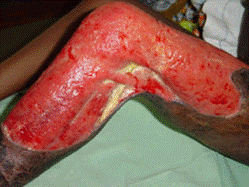
一般的な好発部位は、裸露部である上肢や下肢、時に顔面である(表2)。 初期には、虫刺され様の紅斑から紅色丘疹で(図1)、徐々に直径数cm大の無痛性の皮下結節に進行する(図2)。その後、数日から数週間でその中心部が自壊し、潰瘍になっていく(図3,4)。痛みは無いか軽度だが、二次感染を伴う場合は疼痛を認める。発熱はまれで、全身状態は良好なことが多く、ブルーリ潰瘍が死因となることはまれである。しかし、診断・治療が遅れると、関節の屈曲や皮膚に巨大瘢痕などの後遺症が残る。
注)写真(図)はWHOの許可を得て掲載(外国の患者)
| 表2. 日本のブルーリ潰瘍患者の皮疹の好発部位(88例) |
| 部 位 | 患者数 |
| 上 肢 | 44 |
| 下 肢 | 37 |
| 顔 面 | 14 |
| ●重複例あり ●耳は顔面に含めた ●1人の患者で「左・右上肢」などの場合は「上肢」で「2」とした |
|
|
図1 びらんを有する丘疹(ブルーリ潰瘍、WHO) |
図2 腕の皮下結節(ブルーリ潰瘍、WHO) |
|
図3 潰瘍(ブルーリ潰瘍、WHO) |
図4 広範囲にわたる潰瘍(ブルーリ潰瘍、WHO) |
診断
菌の検出には①潰瘍底や潰瘍側面などを綿棒で擦過するスメア検査、②皮膚組織や膿などを培養する検査、③病変部から菌のDNAを検出するPCR検査がある。さらに原因菌のM.ulceransまたはM. ulcerans subsp. shinshuenseを同定できれば確定診断になるが、その検査には数ヶ月を要する。
日本においてはブルーリ潰瘍の診断は、①潰瘍を伴う皮疹(疼痛は不定)、②皮膚の病理組織検査で壊死を認める、③PCR検査(ブルーリ潰瘍特異的なIS2404遺伝子を検出)で陽性、の3項目を満たすことで行っている。
類似した病気(鑑別診断)には皮膚結核、ハンセン病、リーシュマニア症、ハエ幼虫症、炭疽などの熱帯皮膚感染症、糖尿病性潰瘍、褥瘡、壊疽性膿皮症、壊死性筋膜炎、リポイド類壊死、悪性腫瘍、虚血性疾患、外傷などがあるので、皮膚科医による診療が必要である。
治療・予防
抗酸菌感染症であるので、抗菌薬(抗生物質)内服治療(リファンピシンやクラリスロマイシン、キノロンなどを数種類内服)が主になる。潰瘍が大きい場合には外科治療も必要で、植皮を考慮する場合もある。
感染源などが特定されていないので確実な予防対策はない。特に日本においては患者数が少なく、病気の全体像が不明なため予防対策より早期診断が重要である。
疫学
日本の現状:
日本におけるブルーリ潰瘍は、1980年、19歳女性の左肘関節伸側に発生した報告が初めてである。その後2023年末までに88名の患者が確認されている(表3、表4)。 国立感染症研究所ハンセン病研究センターでは日本での中核的センターとし、症例の集積や検査、疫学的検討、治療法、潰瘍の治療法などの検討を行っている。
| 表3. 日本の患者数 |
| 地方 | 都府県名 | 人数 | 地方 | 都府県名 | 人数 |
| 北海道 | 北海道 | 0 | 近畿 | 三重 | 5 |
| 東北 | 青森 | 0 | 滋賀 | 12 | |
| 岩手 | 1 | 京都 | 2 | ||
| 宮城 | 1 | 大阪 | 2 | ||
| 秋田 | 4 | 兵庫 | 3 | ||
| 山形 | 1 | 奈良 | 0 | ||
| 福島 | 4 | 和歌山 | 1 | ||
| 関東 | 茨城 | 0 | 中国 | 鳥取 | 8 |
| 栃木 | 5 | 島根 | 0 | ||
| 群馬 | 0 | 岡山 | 12 | ||
| 埼玉 | 0 | 広島 | 1 | ||
| 千葉 | 2 | 山口 | 0 | ||
| 東京 | 0 | 四国 | 徳島 | 0 | |
| 神奈川 | 0 | 香川 | 0 | ||
| 中部 | 新潟 | 4 | 愛媛 | 0 | |
| 富山 | 1 | 高知 | 0 | ||
| 石川 | 0 | 九州 | 福岡 | 0 | |
| 福井 | 0 | 佐賀 | 0 | ||
| 山梨 | 0 | 長崎 | 0 | ||
| 長野 | 9 | 熊本 | 0 | ||
| 岐阜 | 5 | 大分 | 0 | ||
| 静岡 | 1 | 宮崎 | 0 | ||
| 愛知 | 3 | 鹿児島 | 1 | ||
| 沖縄 | 沖縄 | 0 |
表4. 日本のブルーリ潰瘍患者の診断年・年齢・性別分布 |
| 年 | 新患数 | 性別 | 年齢 | ||||||||||||||||||
| 0-9 | 10-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70-79 | 80- | |||||||||||||
| 男 | 女 | 男 | 女 | 男 | 女 | 男 | 女 | 男 | 女 | 男 | 女 | 男 | 女 | 男 | 女 | 男 | 女 | 男 | 女 | ||
| 1980 | 1 | 1 | 1 | ||||||||||||||||||
| 2004 | 1 | 1 | 1 | ||||||||||||||||||
| 2005 | 1 | 1 | 1 | ||||||||||||||||||
| 2006 | 1 | 1 | 1 | ||||||||||||||||||
| 2007 | 3 | 2 | 1 | 1 | 1 | 1 | |||||||||||||||
| 2008 | 2 | 2 | 1 | 1 | |||||||||||||||||
| 2009 | 5 | 2 | 3 | 1 | 1 | 1 | 1 | 1 | |||||||||||||
| 2010 | 9 | 3 | 6 | 2 | 1 | 1 | 3 | 1 | 1 | ||||||||||||
| 2011 | 10 | 5 | 5 | 1 | 2 | 1 | 1 | 1 | 2 | 1 | 1 | ||||||||||
| 2012 | 4 | 1 | 3 | 1 | 1 | 1 | 1 | ||||||||||||||
| 2013 | 10 | 4 | 6 | 2 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | |||||||||
| 2014 | 7 | 2 | 5 | 1 | 1 | 1 | 1 | 1 | 2 | ||||||||||||
| 2015 | 4 | 2 | 2 | 1 | 1 | 2 | |||||||||||||||
| 2016 | 2 | 1 | 1 | 1 | 1 | ||||||||||||||||
| 2017 | 7 | 3 | 4 | 1 | 1 | 1 | 1 | 1 | 2 | ||||||||||||
| 2018 | 3 | 2 | 1 | 1 | 1 | 1 | |||||||||||||||
| 2019 | 3 | 2 | 1 | 1 | 1 | 1 | |||||||||||||||
| 2020 | 5 | 1 | 4 | 1 | 1 | 1 | 1 | 1 | |||||||||||||
| 2021 | 4 | 1 | 3 | 1 | 1 | 1 | 1 | ||||||||||||||
| 2022 | 3 | 1 | 2 | 1 | 1 | 1 | |||||||||||||||
| 2023 | 3 | 3 | 2 | 1 | |||||||||||||||||
| Total | 88 | 32 | 56 | 5 | 7 | 4 | 2 | 2 | 6 | 3 | 4 | 3 | 4 | 3 | 8 | 2 | 6 | 6 | 9 | 4 | 10 |
世界の現状:
30カ国以上から年間約5,000人の新患の報告があるが、実数はさらに上回ると考えられている。 WHO(世界保健機関)では、ブルーリ潰瘍を「顧みられない熱帯病(neglected tropical diseases: NTDs)」のひとつとして重要視し、1998年にBuruli Ulcer Global Initiativeを発足させ、診断・治療・予防・研究に精力的な活動を行っている( URL: https://www.who.int/initiatives/global-buruli-ulcer-initiative-(gbui))。
注) NTDs: 熱帯地域を中心に蔓延している寄生虫や細菌による疾患(現在ブルーリ潰瘍やハンセン病など20の病気)で、貧困層を中心に世界の約10億人が感染し、年間50万人が死亡していると言われている。これらの熱帯病は先進国でほとんど患者がいないために、これまで世界の関心を集めることがなかった。
これからの課題
ブルーリ潰瘍は熱帯皮膚病と考えられていたが、日本にも存在する感染症である。患者数は近年増加しているが、早期診断・治療することで後遺症を残さず治癒に導くことが可能である。
今後ブルーリ潰瘍の感染様式、特に感染源やベクター(媒介生物)の解明を行い、感染ルートを明らかにして予防につなげる必要がある。また早期発見のために皮膚科医を中心に啓発に努め、さらにアジアやアフリカ諸国と連携をもって、各国でのブルーリ潰瘍の発見をサポートすべきである。
ブルーリ潰瘍に関する問合せ先:
阿戸 学 感染制御部長 Manabu ATO
宮本友司 主任研究官 Yuji MIYAMOTO
メールアドレス:このメールアドレスはスパムボットから保護されています。閲覧するにはJavaScriptを有効にする必要があります。
※検査条件および依頼方法について
https://www.niid.go.jp/niid/images/lrc/www0/NTM-kensa.pdf
国立感染症研究所ハンセン病研究センター
〒189-0002 東村山市青葉町4-2-1
Tel:042-391-8211 FAX: 042-391-8210
https://www.niid.go.jp/niid/ja/from-lab/489-lrc/9558-lrc-top.html
主な文献
教科書
- 石井則久:皮膚抗酸菌症テキスト. 金原出版, 東京, 2008.
総説
- 石井則久: 抗酸菌感染症. 日本皮膚科学会雑誌 130(11): 2347-2354, 2020.
- Suzuki K, et al.: Buruli Ulcer in Japan. In: Pluschke G, Röltgen K, editors. Buruli Ulcer: Mycobacterium Ulcerans Disease [Internet]. Cham (CH): Springer; 2019.
- 新山智基: WHOにおける顧みられない熱帯病・ブルーリ潰瘍対策の動向. 神戸国際大学紀要 98: 43-55, 2019.
- Yotsu RR, et al.: Buruli Ulcer: a Review of the Current Knowledge. Curr Trop Med Rep 5(4): 247-256, 2018.
- Yotsu RR, et al.: Drugs for treating Buruli ulcer (Mycobacterium ulcerans disease). Cochrane Database Syst Rev 8(8): CD012118, 2018.
- 菅原万理子、石井則久: ブルーリ潰瘍のすべて. MB Derma 242: 115-122, 2016.
- Yotsu RR, et al.: Revisiting buruli ulcer. J Dermatol 42(11): 1033-1041, 2015.
- 濱田利久: ブルーリ潰瘍. 日本皮膚科学会雑誌 124(1): 23-26, 2014.
- Nakanaga K, et al.: Buruli ulcer and mycolactone-producing mycobacteria. Jpn J Infect Dis 66(2): 83-88, 2013.
- Nakanaga K, et al.: Laboratory procedures for the detection and identification of cutaneous non-tuberculous mycobacterial infections. J Dermatol 40(3): 151-159, 2013.
- Yotsu RR, et al. Buruli ulcer and current situation in Japan: a new emerging cutaneous Mycobacterium infection. J Dermatol 39(7): 587-593, 2012.
- 石井則久、他:ブルーリ潰瘍. 日本臨床皮膚科医会雑誌 29(3): 376-383, 2012.
- Nakanaga K, et al.: Nineteen cases of buruli ulcer diagnosed in Japan from 1980 to 2010. J Clin Microbiol 49(11): 3829-3836, 2011.
- 四津里英、他:アフリカの抗酸菌症が日本にも-ブルーリ潰瘍-. MBデルマ183: 41-49, 2011.
- 石井則久、他:深い潰瘍を形成する新たな非結核性抗酸菌感染症 Mycobacterium shinshuense感染症. 臨床皮膚科 64(増刊): 8-12, 2010.
日本の症例
- Fujita S, et al.: Coexistence of Mycobacterium ulcerans shinshuense and Mycobacterium avium in a patient with Buruli ulcer-compatible lesions. J Dermatol 47(11): e400-e401, 2020.
- 鎗山あずさ、他: ミノサイクリン内服で著明に縮小したブルーリ潰瘍の1例. 臨床皮膚科 74(6): 447-452, 2020.
- Hayami T, et al.: Mapping biopsy for Buruli ulcer self-medicated with occlusive dressing. J Dermatol 45(1): 72-75, 2018.
- 佐藤友利、他: 4歳児に生じたブルーリ潰瘍. 皮膚病診療 40(12): 1199-1202, 2018.
- 福澤正男、他:結核ともハンセン病とも違う皮膚抗酸菌症:ブルーリ潰瘍. Visual Dermatology 16(4): 346-348, 2017.
- 三井田 博、他: 両側前腕に病変が多発したブルーリ潰瘍の1例. 臨皮 71(1): 71-76, 2017.
- Murase C, et al.: Buruli ulcer successfully treated with Negative-pressure wound therapy. JAMA Dermatol 151(10): 1137-1139, 2015.
- Miyamoto Y, et al.: Two cases of Buruli ulcer in Japanese brothers. J Dermatol 41(8): 771-772, 2014.
- Ohtsuka M, et al.: Buruli ulcer caused by mycobacterium ulcerans subsp shinshuense: A rare case of familial concurrent occurrence and detection of insertion sequence 2404 in Japan. JAMA Dermtol 150(1): 64-67, 2013.
- 梅林芳弘、他:秋田県で発生したBuruli潰瘍. 皮膚病診療35(7): 669-672, 2013.
- 濱田利久:Buruli潰瘍. 皮膚病診療 35(7): 665-668, 2013.
- Onoe H, et al.: Buruli ulcer accompanied by pain in a Japanese patient. J Dermatol 39(10): 869-870, 2012.
- Matsumura Y, et al.: A case of buruli ulcer due to Mycobacterium ulcerans shinshuense with distal cutaneous involvement and synovitis. J Dermatol 39(1): 80-83, 2012.
- 加畑大輔、他:Mycobacterium ulcerans shinshuenseによるBuruli潰瘍の1例. 日皮会誌121(14): 3337-3342, 2011.
- 湊 はる香、他: 多剤併用療法が奏効したブルーリ潰瘍 (Mycobacterium ulcerans shinshuense 感染症)の1例. 皮膚臨床53(9): 1219-1220, 1301-1304, 2011.
- Watanabe T, et al.: Buruli ulcer caused "Mycobacterium ulcerans shinshuense". Eur J Dermatol 20(6): 809-810, 2010.
- Kondo M, et al.: Leg ulcer caused by Mycobacterium ulcerans shinshuense infection. Int J Dermatol 48(12): 1330-1333, 2009.
- Funakoshi T, et al.: Intractable ulcer caused by Mycobacterium shinshuense: successful identification of mycobacterium strain by 16S ribosomal RNA 3'-end sequencing. Clin Exp Dermatol 34(8): e712-e715, 2009.
- 鈴木智子、他:“ ulcerans subsp. shinshuense” による皮膚潰瘍. 皮膚病診療30(2): 145-148, 2008.
- 今田英明、他:Mycobacterium shinshuense により生じたBuruli潰瘍に類似した難治性肘頭部潰瘍の 1 例. 整形外科 59(12): 1440-1445, 2008.
- 御子柴 甫、他:Mycobacterium ulcerans類似菌による非定型抗酸菌症の1例. 日本皮膚科学会雑誌92(5): 557-565, 1982.
- Tukamura M, Mikoshiba H: A new mycobacterium which caused skin infection. Microbiol Immunol 26(10): 951-955, 1982.
日本人による主な研究論文など
- Takahashi T, et al.: Histological and quantitative polymerase chain reaction-based analysis of Buruli ulcer using mapping biopsy method. PLoS Negl Trop Dis 14(6): e0008051, 2020.
- Nakanaga K, et al.: Naturally occurring a loss of a giant plasmid from Mycobacterium ulcerans shinshuense makes it non-pathogenic. Sci Rep 8(1): 8218, 2018.
- Shinoda N, et al.: Detection of Mycobacterium ulcerans by real-time PCR with improved primers. Trop Med Health 44 (1): 28, 2016.
- 四津里英、他:潰瘍を伴う抗酸菌症-Buruli潰瘍とその病理-. 病理と臨床 33(8): 862-868, 2015.
- Sugawara M, et al.: Exploration of a standard treatment for Buruli ulcer through a comprehensive analysis of all cases diagnosed in Japan. J Dermatol 42(6): 588-595, 2015.
- Nakanaga K, et al.: Laboratory procedures for detection and identification of cutaneous non-tuberculous mycobacterial infections. J Dermatol 40(3): 151-159, 2013.
- 圓純一郎、他:ブルーリ潰瘍(Mycobacterium ulcerans感染症)の神経傷害におけるmycoloctoneの役割. 日本ハンセン病学会雑誌 80(1): 5-10 , 2011.
- En J, et al.: Mycolactone is responsible for the painlessness of Mycobacterium ulcerans infection (Buruli Ulcer) in a murine study. Infect Immun 76(5): 2002-2007, 2008.
- Nakanaga K, et al.: "Mycobacterium ulcerans shinshuense" isolated from a skin ulcer lesion: identification based on 16S rRNA gene sequencing. J Clin Microbiol 45(11): 3840-3843, 2007.
- 中永和枝、他: Mycobacterium shinshuense と Mycobacterium leprae の分子生物学的診断法の有用性. 日本ハンセン病学会雑誌76(3): 245-250, 2007.
- Goto M, et al.: Nerve damage in Mycobacterium ulcerans- infected mice: probable cause of painlessness in buruli ulcer. Am J Pathol 168(3): 805-811, 2006.
- 中永和枝、他:Mycobacterium ulcerans感染マウスに対するrifalazilおよびrifampicinの発症阻止効果の比較. 結核 79(5): 333-339, 2004.
- Mwanatambwe M, et al.: Clinico- histopathological findings of Buruli ulcer. Jap J Lepr 69(2): 93-100, 2000.
WHOの本・資料
- World Health Organization: Treatment of Mycobacterium ulcerans disease (Buruli Ulcer) Guidance for health workers. World Health Organization, Geneva, 2012.
- World Health Organization: Buruli ulcer: progress report, 2004-2008. Weekly Epidemiological Record 83(No. 17): 145-156, 2008.
- Kingsley A, et al.: Buruli ulcer: Mycobacterium ulcerans World Health Organization, Global Buruli Ulcer Initiative, 2000.
感染源・ベクターの研究
- Merritt RW, et al.: Ecology and transmission of Buruli ulcer disease: a systematic review. PLoS Negl Trop Dis 4(12): e911, 2010.
- Stinear T, Johnson PDR: First isolation of Mycobacterium ulcerans from an aquatic environment: the end of a 60-year search? PLoS Negl Trop Dis 2(3): e216, 2008.
- Williamson HR, et al.: Distribution of Mycobacterium ulcerans in Buruli ulcer endemic and non-endemic aquatic sites in Ghana. PLoS Negl Trop Dis 2(3): e205, 2008.
- Portaels F, et al.: First cultivation and characterization of Mycobacterium ulcerans from the environment. PLoS Negl Trop Dis 2(3): e178, 2008.
- Johnson PDR, et al.: Mycobacterium ulcerans in mosquitoes captured during outbreak of Buruli ulcer, southeastern Australia. Emerg Infect Dis 13(11): 1653-1660, 2007.
毒素(マイコラクトン)の研究
- 圓 純一郎: ブルーリ潰瘍の神経傷害の原因としての、マイコラクトンによるシュワン細胞毒性. 日本ハンセン病学会雑誌 87(3): 123-129, 2019.
- En J, et al.: Mycolactone cytotoxicity in Schwann cells could explain nerve damage in Buruli ulcer. PLoS Negl Trop Dis 11(8): e0005834, 2017.
- Nakanaga K, et al.: Buruli ulcer and mycolactone-producing mycobacteria. Jpn J Infect Dis 66(2): 83-88, 2013.
- Jackson KL, et al.: Scalable and efficient synthesis of the mycolactone core. Tetrahedron 66(13): 2263-2272, 2010.
- Spangenberg T, Kishi Y: Highly sensitive, operationally simple, cost/time effective detection of the mycolactones from the human pathogen Mycobacterium ulcerans. Chem Commun (Camb) 46(9): 1410-1412, 2010.
- Pidot SJ, et al.: Mycobacterium ulcerans and other mycolactone- Producing mycobacteria should be considered a single species. PLoS Negl Trop Dis 4(7): e663, 2010.
- Sarfo FS, et al.: Detection of mycolactone A/B in Mycobacterium ulcerans-infected human tissue. PLoS Negl Trop Dis 4(1): e577, 2010.
- George KM, et al.: Mycolactone: a polyketide toxin from Mycobacterium ulcerans required for virulence. Science 283(5403): 854-857, 1999.
- George KM, et al.: Partial purification and characterization of biological effects of a lipid toxin produced by Mycobacterium ulcerans. Infect Immun 66(2): 587-593, 1988.
- Pimsler M, et al.: Immunosuppressive properties of the soluble toxin from Mycobacterium ulcerans. J Infect Dis 157(3): 577-580, 1988.