お知らせ
感染症情報
研究・検査・病原体管理
サーベイランス
刊行・マニュアル・基準
- 詳細
2012/13シーズンに宮城県で検出されたサポウイルスの遺伝子型について
(IASR Vol. 34 p. 206-207: 2013年7月号)
2012年8月~2013年4月の間に県内の急性胃腸炎患者および下水処理施設の流入下水、処理下水から検出されたサポウイルス(SaV)の分子疫学解析の結果を報告する。
材料と方法
急性胃腸炎患者糞便乳剤およびポリエチレングリコール法によって50倍濃縮した下水処理施設の流入下水、500倍濃縮した同処理下水からQIAamp Viral RNA mini kit(QIAGEN)でRNAを抽出後、ランダムプライマーでcDNAを合成し、SaVのVP1領域増幅を標的としたnested PCR(1st PCR: F13/F14-R13/R14、2nd PCR: F22/R2)1)を行った。その後、SaV遺伝子のカプシド領域の一部(260nt)についてダイレクトシークエンス法により塩基配列を決定し、既報の分子疫学的分類2)に基づいてSaVの遺伝子型を解析した。
結果および考察
2012(平成24)年度感染症発生動向調査の期間中、2013年1~3月にかけて感染性胃腸炎患者から9株(GI.1 [n=2]、GI.2 [n=6]、 GII.1 [n=1])、2013年4月に保育所で発生した感染性胃腸炎の集団発生1事例から5株(GI.2)、2013年4月に発生した有症苦情事例で検出された3株(GI.2)、さらに2012年8月~2013年2月にかけて県内の下水処理施設の流入下水から5株(GI.2)、処理下水から2株(GI.1 [n=1]、GI.2 [n=1])のSaVが検出された(図1)。臨床検体および下水ともにGI.2株が最も多く検出された。また、今回検出されたGI.2株は臨床検体、下水いずれも、系統樹上同一のクラスターを形成したため(図1)、極めて類似した株が2012年10月~2013年4月の間に県内で流行していたことが示唆された。
2013年1~4月に県内の急性胃腸炎患者から検出されたGI.2株が2012年10月~2013年2月にかけて下水処理施設の流入下水から検出されていたことから、感染症発生動向調査に加え、流入下水を対象としたSaVのモニタリングを行うことで地域流行株の把握、早期探知ができる可能性がある。
謝辞:本調査の一部は平成24年度公衆衛生振興会の特別研究助成によって行われた。
参考文献
1)Okada, et al., Arch Virol 151: 2503-2509, 2006
2)Oka, et al., Arch Virol 157: 349-352, 2012
宮城県保健環境センター微生物部
植木 洋 木村俊介 鈴木優子 阿部美和 佐藤俊郎
- 詳細
(IASR Vol. 34 p. 204: 2013年7月号)
2013年6月10日、当院Infection Control Team(ICT)に小児科から小児科病棟内にある小児集中治療室(PICU)で水痘疑い症例が発生したとの連絡が入った。当該患児は5月中旬よりPICUに収容されており、同室に収容されている他の児との直接の接触はなかったが、水痘は空気感染を感染経路に持つ極めて感染力の強い感染症であり、また発疹が6月8日から出現していたことから感染拡大防止対策の早急な立案と実施が求められていた。ICTは直ちに小児科病棟に赴き、小児科と共同で対策に当たった。以下にその結果を記述する。
症例:2歳0カ月 女児
基礎疾患:ダウン症、心室中隔欠損、肺高血圧症
水痘罹患歴・水痘ワクチン接種歴:ともに無し
現病歴:2013年5月16日に喘鳴が出現、低酸素血症をきたして当院小児科病棟にあるPICUに入院。低酸素血症は順調に改善して退院も予定されていたが、6月8日に臀部を中心に限局した発赤を伴う丘疹が多数出現し、6月10日には両上下肢、顔面等全身に同様の丘疹が多発、一部水疱形成をきたした。発疹出現に伴った発熱はみられなかった。
小児科病棟にて協議を行い、当該患児の隔離、PICUの使用制限、また同室児の発症予防策として6月14日から抗水痘・帯状疱疹ウイルス薬の内服を開始すること等が決定された。一方、当該患児の発疹は両上下肢に多発しているものの体幹部にはほとんど認められておらず、頭皮にはみられなかった。丘疹は5mm程度と水痘に矛盾しない大きさであったが水疱形成の程度は軽く、痂疲化しているものはなく、また色素沈着しているものもなかった。PICU入室後26日目に発疹が出現していたこと等からも、当該患児の水痘発症の可能性は否定できないものの、2011年に全国的に流行したコクサッキーウイルスA6(CA6)による手足口病に類する感染症を発症している可能性が考えられた。
既に水痘・帯状疱疹ウイルスに対する特異的検査のための検体提出は行われていたが、協議を行った結果、エンテロウイルスの感染を検知するための検査についても、当該患児の咽頭ぬぐい液、水疱内液、糞便の3検体を採取し、実施することとなった。
水痘・帯状疱疹ウイルスに対する特異的検査の結果は6月12日に明らかとなり、血清検査による特異的IgG、IgMはともに陰性、また水疱内液に対する同ウイルス特異的抗原検査も陰性であった。また、同日のうちに咽頭ぬぐい液、水疱内液、糞便の3検体すべてからPCR検査によりエンテロウイルスの存在が明らかとなった。この連絡を受け、当院ではPICUの使用制限を解除し、当該患児の水痘の治療を中止するとともに、14日から開始予定であった同室児達への水痘発症予防内服も中止とし、接触感染予防策の強化維持に努めることとした。その後14日にはVP1領域の塩基配列が決定され、3検体由来のエンテロウイルスはすべてCA6であると同定され、当該患児はCA6による手足口病であると確定診断された。
手足口病の原因ウイルスはエンテロウイルスであり、これまでは主にコクサッキーウイルスA16(CA16)やエンテロウイルス71(EV71)によるとされてきたが、2009年頃からCA6を病原とする手足口病が多くみられるようになり、2011年はCA6による手足口病が全国的に大きく流行したことは記憶に新しい(IASR Vol. 33, No. 3, March, 2012 参照)。CA6を病原とする手足口病は、水疱がかなり大きく、四肢末端に限局せずに広範囲に認められるといった臨床的特徴がある。本症例は、CA6による手足口病に矛盾しない臨床所見であったが、水痘であった場合の同室児への影響の大きさを考え、検査によって手足口病であることがほぼ確定し、水痘が否定されるまでは水痘に対する対策を続行する方針であった。その後の迅速な検査対応により、水痘発症阻止のための予防内服は実施前に中止となり、またPICUの使用制限も早期に解除できた。なお、今後はCA6による手足口病の特徴である爪甲脱落症について注意していく必要がある。
本年はこれまでのところ、2011年に続いてCA6を病原とする手足口病の割合が多くを占めており(国立感染症研究所ホームページ:https://kansen-levelmap.mhlw.go.jp/Byogentai/Pdf/data37j.pdf 参照)、今後の発生動向の推移に注意が必要であると思われる。
大阪府済生会中津病院ICT
安井良則 堀越敦子 田中敬雄
同小児科
大和謙二 末廣 豊
国立感染症研究所感染症疫学センター第4室
藤本嗣人 小長谷昌未 花岡 希
- 詳細
![]()
|
(2013年4月21日~2013年6月20日受理分)
|
| (Vol. 34 p. 145: 2013年7月号) |
| 国立感染症研究所細菌第一部第二室 |
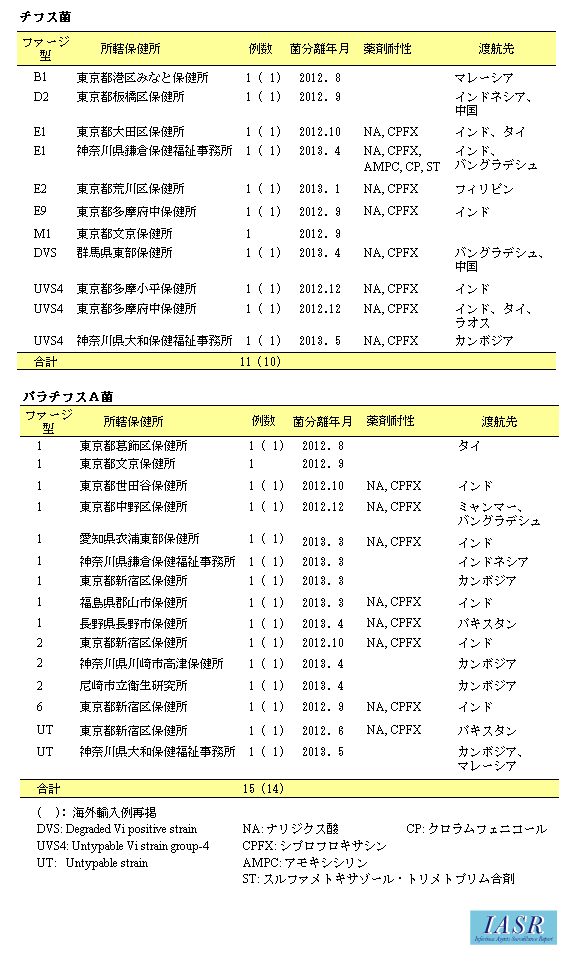
- 詳細
(IASR Vol. 34 p. 207-208: 2013年7月号)
2013年1月に国内で初めて重症熱性血小板減少症候群(SFTS)ウイルスによる感染症患者が報告された1)。その後、西日本で19例の報告があり、うち9例が死亡している(2013年5月27日現在)。今回、比較的発症早期から臨床経過が追え、医療介入により良好な経過をたどったSFTSの1例を経験したので報告する。
症例は徳島県在住の73歳男性(海外渡航歴と3カ月以内の県外移動歴なし)、2013年5月1日に自宅近くで農作業をしていたことが確認されている。同年5月5日左側腹部を刺咬中のマダニに気づき、家人によりほぼ完全な状態で摘除されている。5月6日に感冒様症状を自覚し、翌5月7日(マダニ刺咬後7日目)に発熱と嘔吐、下痢などの症状が出現したため当院初診となった(第1病日)。来院時現症では体温38.0℃、発熱に伴う顔面の紅潮はみられるものの明らかな紅斑や皮疹はみられず、嘔気、下痢症状と臍周囲に軽度の圧痛がみられた。両頚部、腋窩および鼠径リンパ節の腫脹はなく、左側腹部にマダニによる刺咬痕およびその周囲に径約2cmの円形発赤がみられた。なお、刺咬していたマダニは馬原アカリ医学研究所にてフタトゲチマダニ成虫雌と同定され、飽血に近い状態であった(6月28日現在生存、産卵あり)。初診時の血液検査所見では末梢血白血球数 3,000/mm3、血小板数17.1万/mm3、CRP 0.32 mg/dL、AST 37 IU/L、ALT 21 IU/L、LDH 285 IU/L、CK 52 IU/L、一般尿所見では尿蛋白(±)、潜血(±)であった。受診時よりダニ媒介リケッチア感染症(日本紅斑熱やツツガムシ病)が強く疑われたため補液とともにミノサイクリン塩酸塩(200 mg/日)が投与された。第3病日には体温38.1℃、腹部症状に加えて頭痛、全身倦怠感の増強がみられた。血液検査所見では末梢血白血球数1,300/mm3、血小板数11.3万/mm3、CRP 0.24 mg/dL、AST 85 IU/L、ALT 42 IU/L、LDH 391 IU/Lと白血球数の著減と血小板数の減少傾向がみられた。この臨床経過からSFTSを疑い保健所に検査を依頼した。第4病日には体温37.5℃、自覚症状の改善がみられたものの、末梢血白血球数 1,300/mm3(好中球39%、単球8%、リンパ球53%)、血小板数10.3万/mm3、CRP 0.11 mg/dL、AST 92 IU/L、ALT 43 IU/L、LDH 328 IU/L、CK 352 IU/Lとさらに血小板数の減少がみられた。日本紅斑熱等ダニ媒介性リケッチア感染症を考慮して塩酸シプロフロキサシン(400 mg/日)を追加投与した。同日午後に徳島大学病院入院となった。夕刻には前日提出した血液のSFTSウイルスRT-PCR疑陽性と報告され、抗ウイルス剤(リバビリン)が追加された。第7病日のフェリチンは2,172 ng/mLと著増し、第8病日(マダニ刺咬後14日目)に血小板数 5.0万/mm3と最低値を示した。以後順調に病状改善し、重篤な出血傾向や多臓器不全を来すことなく、5月21日(第15病日)軽快退院した。
この間、5月15日に国立感染症研究所からの報告にて急性期血液からのSFTSウイルス遺伝子の増幅によりSFTSウイルス陽性と確認され、徳島県より本県初発例として公表された。
これまでの日本国内での報告2,3)では患者の病状が重篤化あるいは死亡後にSFTSウイルスの検出もしくは抗体陽性結果より診断された症例が多く、治療中のSFTSウイルス感染の判明は少ない。本症例は発病初期より詳細に臨床経過が観察され、治癒しえた本邦初の報告と思われる。中国4-6)では241例のSFTSウイルス感染疑い例のうち171例がRT-PCRや抗体検査で陽性を呈した。171例のうち21例が死亡(致死率12%)している。患者年齢も73歳と壮年から高年に多いとする中国からの報告に合致し、本例の発生時期は5月であり、中国から報告されているマダニが活発となる4~11月に一致している。
本例ではマダニ刺咬後6日目より感冒症状を自覚し、7日目(第1病日)には発熱、消化器症状が出現した。しかし、血液学的に血小板数減少や肝障害はほとんどみられず、白血球数の減少傾向がみられた程度であったが、第3病日には著明な白血球数減少、血小板数減少、肝障害などが出現している。鹿児島県内で発症、死亡した症例についてもマダニが付着してから6~8日後に発熱や腹部症状がみられている。本例では病初期からの経過を通してCRPの上昇はみられず、これはウイルス感染に認められる所見で日本紅斑熱やツツガムシ病とは異なる所見であった。CKについては病初期での上昇はなく、第4病日になって上昇がみられた。なお、経過中血清フェリチンは著増し、血球貪食状態の反映と考えられた。本例では臨床症状の出現が検査値異常の出現より早期であった。マダニとの関連が疑われ、発熱、消化器症状があり、白血球数の増加がなくCRPが陰性のときには、症例定義に合致していない場合でも本症を強く疑うべきである。
治療に関してリバビリン使用の報告はあるが、その有効性については確認されていない。本例ではダニ媒介性リケッチア感染症が疑われたため発症当初よりミノサイクリン塩酸塩が使用され、塩酸シプロフロキサシンが追加投与されている。日本紅斑熱の重症例には、テトラサイクリン系とニューキロノン系抗菌薬による併用療法の有用性が報告されている7)。SFTSにおいては今後の治癒例における治療内容の蓄積、経時的な抗体価の推移やサイトカインの測定などの詳細な解析が待たれる。
今までにマダニから検出されたSFTSウイルス遺伝子は、患者から分離されたものとは完全には一致できていないとの報告もある8)。本例は、フタトゲチマダニ刺咬によりSFTSを発症したことが確認された本邦初の患者であり、そのフタトゲチマダニは生存し、産卵していることから、病原体分離や継卵伝搬などのウイルス学的検索についても今後の研究結果が期待される。
中国でのSFTS感染例では致死率が12%と日本における報告と比べて低い傾向にある。おそらく日本国内での報告はほとんどが重症例であり、軽症に推移した例や不顕性感染例も多く存在する可能性がある。
最後に、SFTSウイルスの検出をして下さった徳島県および国立感染症研究所の関係各位に深謝する。
参考文献
1) 西條政幸, 他, IASR 34: 40-41, 2013
2) 西條政幸, 他, IASR 34: 110, 2013
3) 西條政幸, 他, IASR 34: 108-109, 2013
4) Yu XJ, et al., N Engl J Med 364: 1523-1532, 2011
5) Xu B, et al., PLoS Pathog 7: e1002369, 2011
6) Gai ZT, et al., Clin Infect Dis 206: 1095-1102, 2012
7) 馬原文彦, IASR 27: 37-38, 2006
8) 福士秀悦, 他, IASR 32: 193-195, 2011
国立病院機構東徳島医療センター 井内 新 青野純典 福野 天 朝田完二 長瀬教夫
徳島大学大学院ヘルスバイオサイエンス研究部呼吸器・膠原病内科分野 西條敦郎 東 桃代 木下勝弘 西岡安彦
馬原アカリ医学研究所 藤田博己 馬原文彦
- 詳細
(IASR Vol. 34 p. 208-209: 2013年7月号)
事例概要
2013(平成25)年2月25日に県内老人福祉施設において、職員1名が呼吸器症状を示し、2月28日~4月4日までの間に利用者および職員で、発熱、咳嗽、咽頭痛といった呼吸器症状を訴えるものが、67名(利用者50名、職員17名)にのぼった。発症した利用者の平均年齢は、80.2歳(59~97歳)、職員の平均年齢は、47.2歳(21~66歳)であった。医療機関を受診し、肺炎と診断され入院したのは15名(すべて利用者)で、うち3名が肺炎により死亡した。
調査および検査結果
入院患者15名中9名から3月13日に採取された咽頭ぬぐい液9検体を材料とし、RSウイルス(RSV)のG遺伝子に対しParveenら1)のプライマーによりRT-PCRを行った結果、9検体中6検体から標的とするバンドが検出された。この反応で増幅された 600bpの塩基配列はすべての検体で100%一致した。また、増幅産物のうち330塩基に行った系統樹解析から、遺伝子型はサブグループBのBAに分類された。なお、遺伝子検査を実施したエンテロウイルス属およびヒトメタニューモウイルスは、検出されなかった。
検体が採取された入院患者9名の医療機関で行われた検査では、CT検査で9名すべてに肺炎所見が確認された。また、インフルエンザ迅速キットは検査した4名すべて陰性、尿中レジオネラ抗原検査は9名すべて陰性であったが、尿中肺炎球菌抗原検査は9名中3名陽性であった(表)。さらに、喀痰を用いた細菌検査の結果は、様々な菌が混在するケースが多くみられたが、9名中5名から肺炎球菌(Streptococcus pneumoniae)が検出された(表)。血液検査の結果は、CRP値は平均24.4 mg/dL(4.06~39.37 mg/dL )、白血球数は平均 15,000/μL ( 8,500~23,600/μL)であった(表)。
考 察
有症者が67名にものぼった本事例の主たる原因は、入院患者のうち検体搬入された9名中6名からRSVが検出されたことから、RSV感染であったと推察された。これらの6名は、RSV関連肺炎と考えられ、うち3名は尿中肺炎球菌抗原検査が陽性であり、CRP値の増加および白血球数の増加所見からも、RSVと肺炎球菌の重複感染と考えられた。
RSV感染は、生涯で何度も繰り返し起こるが、乳児期早期での初感染で特に症状が重症化しやすいとされる2)。一方で、成人では通常無症状から感冒様症状のみとされているが、高齢者においてはしばしば重症の下気道炎を起こす原因となることが知られ、特に長期療養施設内での集団発生が問題となる場合があるとされる2)。本事例でも肺炎が多数みられ、3名が死亡していることからも、乳幼児に加え、高齢者に対しても同等の注意および対応が必要である。
RSVの感染経路は飛沫感染、接触感染であることからも、老人福祉施設等の従事者に対し、適切な手指消毒といった標準予防策3)および飛沫感染予防策、接触感染予防策を徹底することが重要である。また、有症者発見時には、隔離等の対応を行うことも感染拡大を抑止するうえでも望ましい。加えて、咳、鼻汁といった感冒症状のある面会者に対しては、面会の自主的な制限やマスクの着用等を行うよう周知することが大切である。
参考文献
1) Parveen S, et al., J Clin Microbiol 44 : 3055-3064, 2006
2) IDWR感染症の話 2004年第22週号
3) 厚生労働省HP 高齢者介護施設における感染対策マニュアル(平成25年3月)
千葉県衛生研究所 小倉 惇 堀田千恵美 仁和岳史 平良雅克 小川知子 一戸貞人
栄陽会東病院 東 秋弘
君津健康福祉センター 橋本裕香 檀谷幸子 岡本恵子
- 詳細
(IASR Vol. 34 p. 209: 2013年7月号)
(Euro Surveill. 2012;17(46):pii=20313)